Дипломная работа
Психологические особенности людей, страдающих алиментарно-конституциональным
ожирением.
Содержание
Введение
1. Ожирение — понятие, классификация
2. Психосоциальные аспекты ожирения
3. Генетический аспекты ожирения
4. Роль эндокринной системы в
этиопатогенезе ожирения
5. Алиментарное ожирение — механизмы развития
6. Современные методы лечения ожирения
7. Психология и психотерапия в лечении алиментарного ожирения
Заключение
Список использованной литературы
Введение
Актуальность: В большинстве экономически развитых стран мира
прослеживается отчётливая тенденция к увеличению числа больных с нарушением пищевого
поведения, сопровождающегося тяжёлыми соматоэндокринными расстройствами и вызывающим
стойкую психосоциальную дезадаптацию (Крылов В.И., 1995). Изменение пищевого поведения
является одним из видов патологической адаптации и лежит в основе пищевой зависимости,
являющейся социально приемлемым видом аддиктивного поведения — порицаемого, но не
опасного для окружающих. Используя избыточный приём пищи в качестве средства ухода
от реальности и нормализации эмоционального состояния, аддиктивный человек “наживает»
новые проблемы в виде алиментарно-конституционального ожирения, свидетельствующего
о духовном неблагополучии. Однако, характерная для клинической картины формирования
алиментарно-конституционального ожирения взаимосвязь нарушенного пищевого поведения
и психологических особенностей человека страдающего избытком веса до настоящего
времени остаётся малоизученной (Powers P. S. et al., 1988, 1992; Shapiro S., 1988).
Регуляция аппетита представляет собой сложный многокомпонентный
механизм, одним из важнейших звеньев которого является реципрокное взаимодействие
центра насыщения и центра голода, располагающихся в гипоталамусе (Brobeck, 1946;
Bray, 1976; Gallaugher, 1981; Bray, 1982). В последние годы появляется всё больше
работ, свидетельствующих о том, что сигнал о насыщении запускает сложные реакции
гипоталамо-гипофизарной и лимбической систем, часть из которых связана с положительными
эмоциями. По мнению А.М. Вейна (1981), существует тесная взаимосвязь психических,
эмоциональных и вегетативных процессов, лежащих в основе адаптации организма к различным
раздражителям внешней и внутренней среды. В ситуации выработанных семейных стереотипов
культа еды при недостатке положительных эмоций человек может использовать прием
пищи в качестве компенсаторного способа нормализации эмоционального фона (Коростелева
И.С. с соавт., 1994). Переедание становится источником положительных эмоций, вариантом
адаптации при неблагоприятных социальных условиях или психическом неблагополучии
(Князев Ю.А., Бушуев С.Л., 1984; Гаврилов М.А., 1999; Ротов А.В., 2000).
Таким образом, перечисленное выше определяет актуальность исследования
психологических факторов лежащих в основе ожирения и определяет следующие цели и
задачи.
Цель: Выявить психологические особенности людей, страдающих ожирением.
Задачи:
1.
Провести психодиагностику людей, с алиментарно-конституциональным ожирением
и с нормальным весом в качестве контрольной группы.
2.
Определить психологические факторы, связанные с формированием ожирения у
людей с избыточным весом.
3.
Определить показания и сформулировать рекомендации для оказания психологической
помощи (психотерапии) при ожирении.
Гипотеза: Людей с алиментарно-конституциональным ожирением характеризуют
определенные психологические особенности: ипохондричность, тревожность, уход от
реальности.
Объект: Психологические особенности людей с алиментарно-конституциональном
ожирении.
Предмет: Показания для психотерапии людей с алиментарно-конституциональным
ожирением.
Организация, материалы, методы исследования:
1. Группа испытуемых с ИМТ более 29 (10 женщин, возраст от 22
до 45, образование от средне-специального до высшего, работающих, обратившихся за
психотерапевтической помощью с целью снижения веса)
2. Контрольная группа испытуемых с ИМТ менее 25 (10 женщин, возраст
от 22 до 45, образование от средне-специального до высшего, работающих, не страдающих
избыточной массой тела)
3. Психодиагностические методики ОНР (Карвасарский Б.Д., Вассерман
Л.И. Иовлев Б.В. 1999г.), ММРI (Minnesota Multiphasic Personality Inventory) в модификации
Березина Ф.Б. (Березин Ф.Б., Мирошников М.П., Рожанец Р.В. 1976)
4. Метод определения индекса массы тела Кетле (степени ожирения).
(Вардимиади Н.Д., Машкова Л.Г., 1988)
Для диагностики ожирения и определения его степени применяется
индекс массы тела (ИМТ, масса тела в кг/ рост в м2), который является не только
диагностическим критерием ожирения, но и показателем относительного риска развития
ассоциированных с ним заболеваний. Однако согласно рекомендациям международной группы
по ожирению ВОЗ от 1997 года показатели ИМТ не являются для детей с незакончившимся
периодом роста, людей старше 65 лет, спортсменов, для лиц с очень развитой мускулатурой
и беременных женщин. Нормой признается ИМТ от 19 до 25. Все что менее 19 считается
дистрофией, что касается ИМТ от 25 до 27 — это избыточный вес. ИМТ, который больше
27 уже признается ожирением, итак в зависимости от массы тела различают ожирение:
1-ой степени (увеличение массы по сравнению с “идеальной” более
чем на 29%) ИМТ 27-29,5.
2-ой степени (избыток массы тела составляет 30-49%) ИМТ 29,5-35;
3-ей степени (избыток массы тела равен 50-99%) ИМТ 35-40;
4-ой степени (избыток массы тела составляет 100% и более) ИМТ
более 40.
1. Ожирение — понятие, классификация
В последние десятилетия избыточная масса тела и ожирение стали
одной из важнейших проблем для жителей большинства стран мира.
По последним оценкам Всемирной организации
здравоохранения (ВОЗ), более миллиарда человек на планете имеют лишний вес. Эта проблема актуальна даже для стран, в которых немалая часть
населения постоянно голодает. В промышленно развитых странах ожирение уже является
значительным и серьезным аспектом общественного здоровья. Эта проблема коснулась
всех слоев населения независимо от социальной и профессиональной принадлежности,
возраста, места проживания и пола. В странах Западной Европы, например, от 10 до
20% мужчин и от 20 до 25% женщин имеют избыточную массу тела или ожирение. В некоторых
регионах Восточной Европы доля полных людей достигла 35%. В России в среднем 30%
лиц трудоспособного возраста имеют ожирение и 25% — избыточную массу тела. Больше
всего тучных людей в США: в этой стране избыточная масса тела зарегистрирована у
60% населения, а 27% страдает ожирением. По подсчетам экспертов, ожирение является
причиной преждевременной смерти около трехсот тысяч американцев в год. В Японии
представители общества по изучению ожирения, впервые подготовившие специальную декларацию,
заявляют, что избыточный вес и ожирение в Стране Восходящего солнца приобретают
характер цунами, угрожая здоровью нации.
Повсеместно наблюдается рост частоты
ожирения у детей и подростков. В связи с этим ВОЗ рассматривает это заболевание
как пандемию, охватывающую миллионы людей.
Ожирение и все связанные с ним проблемы
становятся все более тяжелым экономическим бременем для общества. В развитых странах
мира на лечение ожирения приходится 8-10% от всех годовых затрат на здравоохранение.
Особенностью ожирения является то, что
оно часто сочетается с тяжелыми заболеваниями, приводящими к сокращению продолжительности
жизни пациентов:
сахарным диабетом
2 типа.
—
артериальной гипертензией,
—
дислипидемией,
—
атеросклерозом,
—
ишемической болезнью сердца,
—
синдромом апноэ во сне,
—
некоторыми видами злокачественных новообразований,
—
нарушением репродуктивной функции,
—
заболеваниями опорно-двигательного аппарата.
Ни для кого не секрет, что избыточная масса тела — один из показателей
состояния здоровья. Лишние килограммы значительно повышают риск развития таких серьезнейших
заболеваний как артериальная гипертония, сахарный диабет 2 типа, ишемическая болезнь
сердца, поэтому очень важно следить за своим весом. Основным признаком ожирения
является накопление жировой ткани в организме: у мужчин более 10-15%, у женщин более
20-25% от массы тела.
Ожирение — это:
накопление жира в организме, приводящее к увеличению избыточной
массы тела. Ожирение характеризуется избыточным отложением жира в жировых депо организма.
результат такого потребления калорий с пищей, которое превышает
расход калорий, то есть результат поддержания положительного энергетического баланса
в течение длительного времени.
хроническое рецидивирующее заболевание, характеризующееся избыточным
накоплением жировой ткани в организме.
хроническое заболевание, требующее длительного медицинского лечения
и наблюдения, направленных на стабильное снижение массы тела, уменьшение частоты
сопутствующих заболеваний и смертности. До 75% пациентов, соблюдавших диету (особенно
очень низкокалорийную — около 400-800 ккал/сутки), набирают большую часть из потерянного
веса в пределах 1 года.
Классификация ожирения:
I. Первичное ожирение. Алиментарно-конституциональное (экзогенно-конституциональное):
1. Конституционально-наследственное;
2. С нарушением пищевого поведения (синдром ночной еды, повышенное
потребление пищи на стресс);
3. Смешанное ожирение.
II. Вторичное ожирение.
1. С установленными генетическими дефектами:
2. Церебральное ожирение;
опухоли головного мозга;
травма основания черепа и последствия хирургических операций;
синдром пустого турецкого седла;
травмы черепа;
воспалительные заболевания (энцефалит и др.).
3. Эндокринное ожирение:
гипофизарное;
гипотиреоидное;
климактерическое;
надпочечниковое;
смешанное.
4. Ожирение на фоне психических заболеваний и/или приема нейролептиков.
Стадии ожирения:
а) прогрессирующая;
б) стабильная.
Типы ожирения:
1. «Верхний» тип (абдоминальный), мужской
2. «Нижний тип» (бедренно-ягодичный), женский
Жир может располагаться:
1. В подкожно-жировой клетчатке (подкожный жир)
2. Вокруг внутренних органов (висцеральный жир)
Подкожно-жировая клетчатка в области живота + висцеральный жир
брюшной полости = абдоминальный жир.
Отложение жировой клетчатки в абдоминальной области (верхний
тип ожирения, или центральное ожирение) более четко связано с заболеваемостью и
смертностью, чем нижний тип ожирения или чем степень ожирения!
Многочисленные исследования показали, что большое количество
абдоминальной жировой ткани связано с высоким риском развития дислипидемии, сахарного
диабета, сердечно-сосудистых заболеваний. Эта зависимость не связана с общим содержанием
жира в организме. При одинаковом индексе массы тела (ИМТ), абдоминальное ожирение,
или увеличенное отложение жировой клетчатки в области живота, сопровождается более
высоким риском развития сопутствующих заболеваний, чем ожирение по нижнему типу.
Абдоминальное распределение жира увеличивает риск смертности
у мужчин и женщин. Предварительные данные также свидетельствуют о наличии взаимосвязи
данного типа отложения жира и саркомы у женщин.
Напомним, что наиболее простым показателем распределения жировой
ткани является индекс ОТ/ОБ (отношение объема талии к объему бедер).
Высокое значение соотношения ОТ/ОБ означает преимущественное
накопление жировой ткани в абдоминальной области, т.е. в верхней части тела. Мужчины
и женщины входят в группу риска в том случае если ОТ/ОБ больше или равен 1,0 и 0,85
соответственно.
Для мужчин ОТ/ОБ 1,0
Для женщин ОТ/ОБ 0,85.
Сопутствующие ожирению заболевания и факторы риска:
По данным ВОЗ ожирение первой, второй, начальной степени третьей
(ИМТ 35-37) опасно для здоровья человека. ИМТ свыше 38 — угроза жизни.
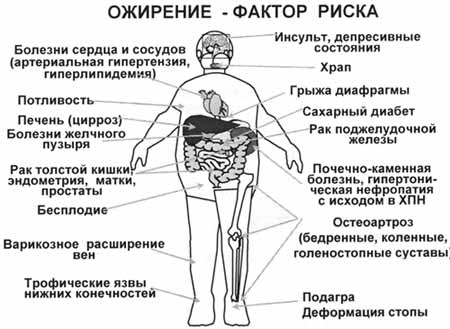
У многих лиц с ожирением имеется нарушение функции инсулина и
углеводного обмена, а также обмена холестерина и триглицеридов. Все эти сопутствующие
состояния являются факторами риска сердечно-сосудистых заболеваний, и их выраженность
нарастает с увеличением ИМТ (см. таблицу).
Относительный риск заболеваний, часто сопутствующих ожирению:
| Резко повышен (относительный риск > 3) | Умеренно повышен (относительный риск 2-3) | Слегка повышен (относительный риск 1-2) |
| Сахарный диабет 2 типа | Ишемическая болезнь сердца | Рак (молочной железы у женщин в постменопаузе, эндометрия, толстой кишки) |
| Заболевания желчного пузыря | Артериальная гипертензия | Гормональные нарушения репродуктивной функции |
| Гиперлипидемия | Остеоартроз (коленных суставов) | Синдром поликистозных яичников |
| Инсулинорезистентность | Гиперурикемия/подагра | Бесплодие |
| Одышка | Боли в пояснице, вызванные ожирением | |
| Синдром апноэ во сне | Повышенный анестезиологический риск | |
| Патология плода, обусловленная ожирением у матери |
Например, у лиц с ожирением относительный риск сахарного диабета
2 типа утраивается по сравнению с риском в популяции в целом. Точно также у лиц
с ожирением удваивается или утраивается риск ишемической болезни сердца.
Ожирение часто сопровождается развитием:
▪ сахарного диабета 2 типа
▪ нарушения толерантности к глюкозе
▪ повышенному уровню инсулина и холестерина
▪ артериальной гипертензии
Ожирение — независимый фактор риска сердечно-сосудистых заболеваний.
Масса тела — лучший прогностический фактор развития ишемической болезни сердца,
чем артериальное давление, курение или повышение сахара в крови. Более того, ожирение
увеличивает риск других форм патологии, в том числе, некоторых видов рака, заболеваний
пищеварительной системы, органов дыхания и суставов.
Ожирение значительно ухудшает качество жизни. Многие пациенты
с ожирением страдают от болей, ограничения подвижности, имеют низкую самооценку,
депрессию, эмоциональный дистресс и другие психологические проблемы, обусловленные
предубеждением, дискриминацией и изоляцией, существующим по отношению к ним в обществе.
2. Психосоциальные аспекты ожирения
На современном этапе изучения проблемы ожирения большинство исследователей
признают тот факт, что ведущими этиологическими факторами заболевания являются гипералиментация
и гипокинезия. Исходя из этих базовых представлений о причинах ожирения, предлагаются
различные модели патогенеза заболевания. Однако констатация гипералиментащш и гипокинезии,
являющаяся точкой отсчета при рассмотрении нейро-гуморально-эндокринных и энергетических
механизмов заболевания, не позволяет получить адекватное представление о клинике
и этиопатогенезе болезни, так как из анализа выпадает собственно человеческий фактор
заболевания, т.е. такие механизмы патологического процесса, которые детерминируются
социальной сущностью человека.
Чтобы наиболее точно понять сущность психосоциальных факторов
ожирения, необходимо провести анализ пищевого поведения.
Анализ пищевого поведения невозможно
проводить без выделения основного конституирующего признака — пищевой потребности.
Подход к раскрытию содержания поведения человека, основанный на выделении потребностей
как побуждающей и направляющем силы, является традиционным для советской психологии.
Пищевая потребность, по мнению большинства
исследователей, относится к низшим, естественным, биологическим, первичным физиологическим
потребностям, из чего следует, что пищевая потребность является одной из ведущих
потребностей организма, которая сигнализирует о недостатке в пластических и энергетических
веществах, необходимых для выполнений жизненно важных функций.
Однако пищевая потребность, являясь типично биологической по своей природе и служащей
объектом для психофизиологического исследования мотивации у животных, у человека
в процессе социализации как бы «очеловечивается» и перестает быть потребностью
только в пластических и энергетических веществах, она предстает в более сложном
виде «социализированной» потребности. Это обстоятельство подчеркнул К
— Маркс: «Голод — есть голод, однако голод, который утоляется
вареным мясом, поедаемым с помощью ножа и вилки, это иной голод, чем тот, при котором
проглатывают сырое мясо с помощью рук, ногтей и зубов». А.Н. Леонтьев раскрывает
важную особенность потребностей, указывая на то, что «в самом потребностном
состоянии субъекта предмет который способен удовлетворить потребность, жестко не
записан». Анализ пищевого поведения больных ожирением, в известной мере, подтверждает
эту мысль. Пищевое поведение человека психологически полифункционально. Особенно
отчетливо полифункциональность пищевого поведения наблюдается у больных ожирением,
проявляясь для всех больных одинаково — гипералиментацией, но в сущности оно различно
и зависит от того, какие потребности личности удовлетворяет,
от его «личностного смысла».
Пищевое поведение может являться:
1. Средством поддержания энергетического
и пластического гомеостаза. Это самая простая форма пищевого поведения, когда пища
служит только для удовлетворения потребности организма в питательных веществах.
2. Средством релаксации, разрядки нервно-психического
напряжения. В этой форме пищевое поведение встречается не только у человека, но
и у животных. Л.В. Вальдман указывает, что у кошек в депрессивно-подобной стадии
хронического стресса отмечается навязчивая пищевая мотивация и пищевая жадность.
Подобные явления отмечены и у человека.
3. Г.И. Косицкий отмечает, что во время
войны у некоторых лиц при бомбежке возникало сильно выраженное чувство голода, и
они поедали, весь наличный запас пищи. Он обращает внимание на то, что подобные
проявления встречаются и в мирное время при сильном нервно-психическом напряжении,
объясняя их на основе предложенной им формулы состояния напряжения: СН = Ц (Ин-Эн-Вн
— Ис-Эс-Вс), где СН — состояние напряжения, Ц-цель, Ин, Эн, Вн — информация, энергия,
время, необходимые для выполнения данной цели, а Ис, Эс, Вс — соответственно имеющиеся
у организма ресурсы этих параметров. Отсюда он делает вывод о том, что организм
уменьшает состояние напряжения, увеличивая энергетические ресурсы путем избыточного
потребления пищи. Среди обследованных нами больных 45,5% отмечали выраженное чувство
голода при нервно-психическом напряжении, вызванном самыми разнообразными причинами,
и что прием пищи в этот момент действует на них успокаивающе. Необходимо отметить,
что больные преимущественно употребляли легко и быстро усвояемую углеводистую пищу.
4. Средством делектации (delectatio — лат. — удовольствие, наслаждение), чувственного,
сенсорного наслаждения, выступающего как самоцель.
4. Средством коммуникации, когда
пищевое поведение связано с общением между людьми, выходом из одиночества.
5. Средством самоутверждения. Пищевое
поведение в этом случае направлено на повышение самооценки личности. Такое поведение
проявляется в выборе и приеме экзотических, наиболее изысканных
и дорогих блюд, активном посещении ресторанов. Оно тесно связано с неадекватным
представлением о престижности пищи и соответствующей «солидной» внешности.
6. Средством познания. Процесс принятия
пищи всегда включает в себя познавательный компонент. Вкусовой, зрительный, обонятельный
анализаторы оценивают качество пищи, безвредность и полезность ее для организма.
7. Средством поддержания определенного
ритуала или привычки. Пищевое поведение при этом направлено на поддержание национальных,
семейных традиций, ритуалов и привычек. Примером такого поведения являются традиционные
праздничные застолья, привычка принимать пищу во время чтения, просмотра телепередач,
прослушивания музыки.
ожирение алиментарное психотерапия лечение
8. Средством компенсации, замещения
неудовлетворенных потребностей личности (потребности в общении достижении, родительской
потребности, сексуальной потребности и др.).
9. Средством награды.
Пища за счет своих вкусовых качеств может служить поощрением за какое-то, оцениваемые
положительно социальным окружением поступки. Особенно часто эта форма пищевого поведения
встречается в детском возрасте.
10. Средством удовлетворения эстетической
потребности. Известно, что пища, пищевое поведение человека могут быть направлены
на удовлетворение эстетической потребности человека. Это проявляется как в совершенствовании
вкусовых качеств пищи путем кулинарной обработки, так и процесса приема пищи за
счет ритуальности, использования красивой столовой посуды и приборов.
11. Средством защиты. Р. Конечный и
М. Боухал указывают, что избыточное потребление пищи, а вслед за этим возникающее
изменение внешности могут служить средством защиты от нежелательного замужества
(женитьбы), оправданием неуспехов в спортивной и трудовой деятельности.
Таким образом, пищевое поведение у человека
направлено не только на обеспечение организма пластическими и энергетическими веществами,
а выполняет самые разнообразные функции, причем у отдельного индивида эти функции
всегда проявляются комплексно.
Анализ пищевого поведения открывает
важнейшую особенность потребностей, преобразование предмета одной потребности в
предмет другой, маскируя истинные мотивы поведения. Это преобразование возникает
под воздействием внешних факторов, опосредуясь внутренними.
Психосоциальные факторы, способствующие
возникновению гипералиментации. Клинико-психологическое обследование больных ожирением
позволило выделить несколько типов психосоциальных факторов, способствующих возникновению
гипералиментации. Следует подчеркнуть, что описываемые факторы в большинстве случаев
воздействуют не по отдельности, а совокупно.
1. Психические травмы. Психологические
конфликты личности, нарушения ннтер — и (или) интраперсональных отношений способствуют
избыточному потреблению пищи. Влияние этого фактора отмечено у 50% обследованных
нами больных. В таблице представлены данные о психотравмирующих ситуациях, способствовавших
формированию гипералиментации. Как видно из таблицы, наибольший процент психотравмирующих
ситуаций приходится на сферу семейно-бытовых отношений, среди которых ведущее значение
имеет неудовлетворенность семейными отношениями. Анализ психотравмирующих ситуаций
показывает, что они встречаются повсеместно, а их влияние определяется значимым
отношением к ним личности больного. Интересно отметить, что такие же ситуации играют
важную роль в патогенезе неврозов, алкоголизма, ишемической болезни сердца, гипертонической
болезни. Ответить на вопрос, почему в одних случаях значимые для личности психотравмирующие
ситуации приводят к возникновению неврозов, алкоголизма, ишемической болезни сердца,
гипертонической болезни, а в других к деформации пищевого поведения и в дальнейшем
развитию ожирения, сегодня не представляется возможным и требует дополнительных
исследований. Представляется, что решающими моментами могут быть особенности личности
больных и конституциональная неполноценность пищевого центра.
2. Социально-культурные нормы и традиции.
Этот фактор часто играет значительную роль в формировании неправильного отношения
к пище и избыточной массе тела.
а) Представление о большой массе тела
(упитанности) и хорошем аппетите как признаках здоровья.
б) Представление о большой массе тела
и определенном пищевом поведении как признаке солидности, социального благополучия,
престижа.
в) Национальные и культурные пищевые
традиции.
3. Неправильное воспитание. Формирование
у больного неадекватного представления о пище и соответствующих пищевых стереотипов
тесно связано с воспитанием в семье, но мы отдельно выделяем эту группу факторов
с целью обратить особое внимание на зависимость неправильного воспитания и гипералиментации.
а) Воспитание по типу «гиперопеки».
Преувеличенная забота о здоровье ребенка, перекорм его, слишком бережное к нему
отношение, ограничение его двигательной активности может приводить к развитию ожирения
у детей. Этот фактор, является ведущее причиной развития ожирения в детском возрасте.
б) Воспитание по типу «неприятия».
Нежелательность ребенка в семье, а вследствие этого воспитание по типу «неприятия» может, так же как и чрезмерная опека, приводить
к перекармливанию ребенка. Можно предположить что неосознанное чувство матери нежелательности
ребенка, отсутствие любви к нему замещается выполнением социально регламентированных
норм. В этих случаях мать как бы отстраняется от ребенка, формально выполняя свои
родительские функции, руководствуясь принципом: «Ребенок должен быть сыт, обут,
одет не хуже других детей». Среди наших больных этот фактор был выявлен у 8%.
Они отмечали частые конфликты с родителями, авторитарное, жесткое воспитание, чувство
нежелательности в семье на фоне преувеличенной заботы об их здоровье и одежде.
Как видно из изложенного, существует
значительное число психосоциальных факторов, влияющих на пищевое
поведение человека, которые являются своеобразными спусковыми механизмами»
развития ожирения.
3. Генетический аспекты ожирения
О роли наследственных факторов в развитии ожирения говорилось
еще в 60-х гг., когда впервые был описан синдром Пиквика у сибсов. И хотя так называемый
близнецовый метод не дал однозначных результатов, более поздние близнецовые исследования
убедительно свидетельствуют в пользу значительной роли наследственной предрасположенности
к ожирению.
Хорошо известно существование семейных форм ожирения, при которых
коэффициент наследования достигает 25%, что свидетельствует о достаточно высоком
вкладе генетических факторов в развитие данного синдрома.
Ю.А. Князев и А.В. Картелишев определили семейные формы как
«конституционально-экзогенное ожирение». Они высказали гипотезу о существовании
адипозогенотипа, что не противоречит концепции многофакторного наследования.
Риск развития ожирения у человека достигает 80% если оно имеется
у обоих родителей. Риск составляет 50%, если ожирение страдает только мать, около
40% при ожирении у отца, и примерно 7-9% при отсутствии ожирения у родителей.
В настоящее время ведутся поиски гена ожирения, но, видимо, существует
несколько таких генов и локализованы они на разных хромосомах. Есть данные о существовании
доминантного гена ожирения со слабой экспрессивностью. Предполагается, что этот
ген тесно сцеплен с онкогеном met на
7 хромосоме.
При обсуждении генетических аспектов ожирения необходимо остановиться
на существовании 2 основных типов ожирения — гипертрофического и гиперпластического
(или гиперцеллюлярного, многоклеточного). В основе данного деления лежит генетически
детерминированное и приобретенное количество адипоцитов. Закладка и увеличение числа
этих клеток происходят в «критическом периоде» жизни ребенка — с 30-й
недели беременности и до конца первого года постнатальной жизни. Ведущими факторами,
определяющими число жировых клеток в организме, являются уровень (качество) питания
и генетически обусловленная секреция гормона роста — соматотропного гормона (СТГ).
Об этом свидетельствовало увеличение концентрации (синтеза) СТГ у беременных женщин
с сахарным диабетом и наличие числа адипоцитов у плода и новорожденного. Как известно,
гормон роста увеличивает клеточную пролиферацию различных органов. А избыточное
питание беременной и перекорм ребенка в первые месяцы жизни стимулируют размножение
адипоцитов и, следовательно, способствуют развитию гиперпластического ожирения.
Данная форма ожирения чаще развивается в раннем детском возрасте, имеет более тяжелое
течение и плохо поддается лечению. Резистентность к терапии связана с необратимостью
количества, но не размеров адипоцитов.
Одним из методологических подходов к изучению наследственной
природы заболеваний служит поиск возможных взаимосвязей между генетически обусловленными
признаками — так называемыми генетическими маркерами — и патологией. Среди генетических
маркеров значительный интерес представляют лейкоцитарные антигены человека (HLA), существование которых было доказано в 1959г. Установлена
связь между антигенами системы HLA и
сроками наступления болезни, с одной стороны, также характером клинического течения
и прогноз — с другой. Например, работы, проводимые в Западной Сибири, выявили высокую
сопряженность HLA, B8, A11, B22
с ювенильным сахарным диабетом и артериальной гипертонией.
Ожирение может являться проявлением некоторых патологических
состояний, связанных единым происхождением. В 1988г. Была двинута гипотеза о так
называемом «метаболическом синдроме» (МС) или синдроме «Х»,
подчеркнув, что все признаки обусловлены первичной (вероятно генетически детерминированной)
тканевой инсулинорезистентностью. Полная картина МС включает наличие резистентности
к инсулину, избыточную массу тела, преимущественное отложение жира в туловище, эссенциальную
гипертензию, характерные изменения в липидном спектре крови, и нарушение толерантности
к глюкозе, нарастающее до явного сахарного диабета. Вследствие сочетания всех этих
признаков пациенты с МС имеют высокий риск развития атеросклероза, артериальной
гипертензии, ишемической болезни сердца, инсультов, сахарного диабета II типа и др. Наиболее ранним проявлением
синдрома инсулинорезистентности является абдоминальное (верхнее, висцеральное) ожирение.
4. Роль эндокринной системы в этиопатогенезе ожирения
Говоря о состоянии эндокринной системы при ожирении и ее роли
в генезе последнего, исключительно трудно отдифференцировать эндокринные нарушения,
приводящие к прибавке веса, от эндокринных нарушений, возникающих как следствие
этой прибавки.
В регуляции жирового обмена участвует целый ряд гормонов как
гипоталамо-гипофизарной области — кортиколебирин (КРФ), адренокортикотропный гормон
(АКТГ) соматотропный гормон (СТГ, гормон роста) — так и периферических эндокринных
желез — кортизол и норадреналин (надпочечники), тиреоидные гормоны (щитовидная железа),
инсулин (поджелудочная железа), андрогены, эстрогены и прогестерон (половые железы,
надпочечники), не говоря уже о гормоне жировой ткани — лептине. Андрогены и эстрогены
являются модуляторами не только адипозогенного процесса в организме, но и регионального
распределения жировых депо, они влияют также на уровень циркулирующего в крови лептина.
Многие эндокринные заболевания — болезнь Иценко — Кушинга и синдром
Кушинга, гипотиреоз, сахарный диабет 2 типа — сопровождаются прибавкой массы тела;
при этом, естественно, в лабораторных анализах выявляются соответствующие изменения
концентрации гормонов, которые, собственно, и определяют клинико-диагностическую
картину заболевания.
Однако, наличие только ожирения как такового в отсутствие перечисленных,
четко определенных эндокринных заболеваний, не означает отсутствия эндокринных нарушений
в организме. Например, у лиц с ожирением без гипотиреоза уровни тиреоидных гормонов
в кров находятся в пределах нормы. Однако, известно, что при ожирении скорость основного
обмена и термогенез, которые тесно связаны с действием тиреоидных гормонов, часто
снижены. Это позволяет предположить нарушение действия тиреоидных гормонов на ткани,
скорее, не на все (иначе возникла бы клиническая картина гипотиреоза), а, например,
на жировую ткань.
Несмотря на то, что базальные уровни гормонов гипофиза, надпочечников
и щитовидной железы у больных так называемым «экзогенно-конституциональным»,
или «алиментарно-конституциональным» ожирением также, как правило, не
изменены, подробное обследование человека нередко выявляет более тонкие гормональные
отклонения. Так, уровни соматотропного гормона — одного из важнейших жиромобилизующих
факторов — находится в пределах нормы, но у большинства, если не у всех, лиц с ожирением
отсутствует повышение его концентрации в ответ на специфическую стимуляцию (пробы
с инсулиновой гипогликемией, тиролиберином, леводопой, аргинином и т.д.). Следовательно,
можно предположить, что уровень липолиза в жировой ткани в условиях такой
«латентной» недостаточности гормона роста может снижаться, а накопление
жировой массы — возрастать. С другой стороны, некоторые авторы считают нарушение
стимулированной секреции гормона роста вторичным по отношению к ожирению, поскольку
есть данные, что после снижения массы тела стимулированная секреция СТГ восстанавливается.
Глюкокортикоиды (кортизол) подавляют антилиполитическое действие
инсулина на жировые клетки, особенно находящиеся в брюшной полости, поскольку последние
содержат большое количество рецепторов к глюкокортикоидам. В результате под действием
кортизола усиливается липолиз и поступление свободных жирных кислот по воротной
системе в печень; описанное взаимодействие может усиливать печеночную инсулинорезистентность.
В процессе развития абдоминального ожирения отмечается повышение
функциональной активности оси «кортиколиберин — АКТГ — надпочечники»,
с повышением выработки кортизола. Усиленная секреция кортиколиберина может в дальнейшем
приводить к нарушению секреции гормона роста и гонадотропных гормонов (ЛГ и ФСГ),
с последующим развитием репродуктивной дисфункции. С течением времени функциональная
активность гипоталамо-гипофизарно-надпочечниковой оси истощается, в результате чего
у лиц с уже развившимся ожирением концентрации глюкокортикоидов (кортизола) в плазме
и их суточный циркадный ритм остаются в пределах нормы. Однако скорость распада
кортизола увеличивается, а скорость его продукции компенсаторно повышается; иногда,
выявляются изменения секреции кортизола в пробе с дексаметазоном.
Пожалуй, наиболее выраженным и встречающимся с завидным постоянством
гормональным нарушением у лиц с ожирением является повышение концентрации инсулина
в крови. Наиболее часто оно выявляется у лиц с андроидным (абдоминальным) и смешанным
типами ожирения, гораздо реже — при гиноидном (бедренно-ягодичном) типе отложения
жира. Гиперинсулинемия развивается, вероятнее всего, вторично по отношению к инсулинорезистентности.
Однако, высокий уровень инсулина и сам стимулирует аппетит, гиперфагию и нарастание
массы тела, формируя тем самым «порочный круг». Как уже указывалось, гиперинсулинемия
и инсулинорезистентность могут играть роль связующего звена между ожирением, с одной
стороны, и артериальной гипертензией, дислипидемией, атеросклерозом, с другой стороны.
Вот почему многие эксперты в области ожирения считают, что лица с избыточным весом
в сочетании с гиперинсулинемией — это группа особо высокого риска, которая в первую
очередь нуждается в терапевтических и профилактических мероприятиях.
Изучение пациенток, страдающих синдромом поликистозных яичников
и ожирением, привлекло внимание гинекологов и эндокринологов к поиску возможной
взаимосвязи инсулинорезистентности, гиперинсулинемии и гиперандрогении. Инсулинорезистентность
обнаруживается при синдроме поликистозных яичников даже независимо от массы тела.
Возможно, инсулинорезистентность и гиперисулинемия являются патогенетическим звеном,
общим для синдрома поликистозных яичников и ожирения. Колебания уровня инсулина
под влиянием различных медикаментозных средств относительно коррелируют с концентрацией
тестостерона в крови. В гипофизе найдены рецепторы к инсулину. Гиперинсулимизм и
гиперандрогения могут нарушать секрецию гонадотропинов, повышая уровень лютеинизирующего
гормона. С другой стороны, применение антиандрогенов далеко не всегда улучшает чувствительность
к инсулину. Логично предположить, что снижение массы тела или назначение препаратов,
уменьшающих инсулинорезистентность (например, метформина) и, вторично, гиперинсулинемию,
может устранить гиперандрогению и связанные с ней нарушения менструального цикла.
Итак, у подавляющего большинства людей с ожирением выявляются
— по крайней мере, при углубленном обследовании — многочисленные нарушения гормональной
секреции, которые не укладываются в четко очерченную эндокринную нозологию, но,
тем не менее, позволяют рассматривать ожирение — даже «простое», или экзогенно-конституциональное
— как эндокринное заболевание. Правда, на современном уровне знаний четко идентифицировать
возможные эндокринные отклонения у конкретного больного очень трудно, а повлиять
на них терапевтически с целью снижения массы тела — практически невозможно. Ранее
в практике предпринимались попытки лечить ожирение тиреоидными гормонами, направленными
на повышение основного обмена и стимуляцию термогенеза. Их следует признать необоснованными
и вредными, так как снижение массы тела удавалось достичь лишь при использовании
очень больших доз тиреоидных гормонов, то есть, по сути, путем ятрогенного тиреотоксикоза,
со всеми вытекающими неблагоприятными последствиями, в первую очередь, для сердечно
— сосудистой системы и костной ткани.
5. Алиментарное ожирение — механизмы развития
Многие люди с избыточным весом знают,
что они едят для того, чтобы ослабить чувство страха или горе. На первом году жизни
человека отношение матери и ребенка определяются во многом приемом пищи. Позже,
когда ребенок уже начинает есть самостоятельно, мать или взявший на себя функции
матери человек также готовит пищу и подает ее на стол. Еда создает, таким образом,
в основном бессознательную фантазию единения с матерью. При этом мать может позднее
символически замещаться продовольственными магазинами, гостиницами или домашним
холодильником. Быть сытым означает находится в безопасности и не покинутым матерью.
Алиментарное ожирение является заболеванием обмена веществ, для
которого характерны увеличение объема жировой ткани, прогрессирующее течение и высокая
склонность к рецидивам.
Говоря об алиментарном (пищевом) ожирении, необходимо помнить,
что это именно заболевание. Это важно потому, что для общества в целом и даже для
медицинских работников характерно довольно легкомысленное отношение к избыточной
массе тела. А между тем Всемирной организацией здравоохранения ожирение признано
новой неинфекционной эпидемией, и успехи борьбы медицины с этой эпидемией представляются
более чем скромными.
Ранее считалось, что в основе алиментарного ожирения лежит превышение
энергетической ценности потребляемой пищи над расходом энергии организмом. В настоящее
время твердо доказано, что имеет значение не только количество потребляемой пищи,
но и дисбаланс основных нутриентов, в частности, увеличение в рационе доли жиров.
Жиры среди всех нутриентов обладают наибольшей энергетической
ценностью и труднее всего подвергаются расщеплению. Кроме того, судьба алиментарного
жира в организме человека неодинакова в разное время суток.
Так известно, что основную роль в усвоении всосавшегося в кровь
жира тканями организма играет гормон инсулин. Интенсивность секреции этого гормона
в течение суток неодинакова. Максимум ее приходится на ночное время, а минимум
— на дневное. В то же время, извлечение жира из жировой клетчатки регулируется симпатической
нервной системой и главным образом адреналином. Активность симпатической нервной
системы максимальна в дневное время суток и минимальна в ночное. Таким образом,
пища, съеденная днем, в очень незначительной степени превращается в жир и откладывается
в жировую ткань. Основное отложение жира в депо происходит ночью. Поэтому всеми
диетологами рекомендуется ограничить вечерний прием пищи 18-ю часами.
Говоря о клинике ожирения, начинать следует с изменений в пищевом
поведении человека. Пищедобывательное поведение человека определяется чувством голода.
При этом необходимо различать понятия «голод» и «аппетит». Чувство
голода является свидетельством потребности организма в питательных веществах и возникает
при снижении в крови уровня глюкозы. А аппетит — это желание что-нибудь съесть,
которое в наибольшей степени определяется пищевкусовыми пристрастиями человека,
поэтому избыточный аппетит — это проявление не физической, а психологической зависимости
человека от пищи. Для ожирения характерна диссипация (т.е. расщепление) чувства
голода и аппетита. Именно этим диктуются ночные набеги на холодильник, неосознанное
обжорство при стрессе, зависимость от сладкой и жирной пищи. Отказ от этих
«маленьких радостей» жизни воспринимается больными как психическая травма,
отсюда частые срывы в соблюдении диет, низкая эффективность терапии и высокая частота
рецидивов. Поэтому у таких больных психологическая реабилитация является необходимым
компонентом терапии, целью которой является снижение психологической зависимости
от пищи.
Процесс приема пищи определяется не только внутренними причинами,
но и различного рода социальным давлением. Детей часто заставляют оставлять после
еды пустую тарелку. Позже это превращается в привычку. Некоторых людей мучает совесть,
если выбрасываются продукты, которые они не доели, особенно в ресторанах и кафе,
где оставшаяся еда не может, как известно, быть вновь использована для потребления
человеком. Некоторые люди вспоминают при этом о голодающих в других странах, о которых
часто уже рассказывали в семьях, когда ребенок не хотел есть. Разумеется, один человек
в голодающей стране не станет более сытым, если в Германии кто-нибудь будет предаваться
обжорству. Важную роль играет также то, что многие родители выражают свою любовь
через предложение еды или сладостей. С помощью сладостей они стремятся утешить детей,
когда они в плохом настроении.
Кроме психического компонента, при ожирении значительные сдвиги
наблюдаются в эндокринном статусе организма. Изменяется не только уровень секреции
инсулина, гормона роста, адреналина и норадреналина, но и чувствительность тканей
организма к этим гормонам. Что характерно, чувствительность к инсулину раньше снижается
в мышечных клетках, чем в жировых, а к адреналину — наоборот. При этом развивается
так называемый «метаболический синдром», который проявляется повышенным
риском развития различных заболеваний. К этим заболеваниям относятся: сахарный диабет
II-го типа, гипертоническая болезнь, атеросклероз и его органные проявления (в сосудах
головного мозга — дисциркуляторная энцефалопатия, инсульт, в коронарных артериях
сердца — ишемическая болезнь сердца и ее грозное осложнение — инфаркт миокарда,
в сосудах конечностей — облитерирующий атеросклероз, гангрена конечностей), повышение
риска злокачественных новообразований — молочной железы, толстого кишечника, предстательной
железы, эндометрия. Поскольку жировая ткань играет важную роль в расщеплении женских
половых гормонов — эстрогенов, то ее избыточное развитие приводит к недостатку этих
гормонов в организме женщины, что влечет за собой преждевременный климакс, нарушения
менструального цикла, развитие волосяного покрова на лице, осложнения во время беременности
и родов. Страдает опорно-двигательный аппарат с развитием остеохондроза, остеоартроза,
искривлений позвоночника, деформаций суставов.
В развитии ожирения, по всей вероятности,
большую роль играют конституциональные и социальные факторы, способствующие перееданию.
Имеющиеся психологические нарушения в большинстве случаев не создают впечатление
особенно важных, но их наличие вызывает необходимость рассмотрения вопросов, связанных
с их влиянием на течение ожирения как заболевания.
К примеру, у тучных людей нередко снижена
самооценка, многие из них неуверенно чувствуют себя в обществе, могут отмечаться
нарушения сна в виде гиперсомнии или выраженной бессонницы, стойкая астенизация,
проявляющаяся в сниженной работоспособности, пониженном фоне настроения, раздражительности,
сенситивности, нарушении адаптационных способностей к различным изменениям условий
жизни.
Психопатологически у больных ожирением
отмечается наличие депрессивных и тревожно-фобических расстройств, обусловленных,
по их мнению, нарушением социально-психологической адаптации. При всех формах ожирения
в той или иной степени отмечаются признаки поражения нервной системы и психической
сферы. Несомненно, что эти изменения при ожирении не являются случайными и отличаются
количественно и качественно от таковых при заболеваниях внутренних органов.
Анализ немногочисленных имеющихся в
литературе сведений об изменениях психической сферы при ожирении показывает, что
их можно подразделить на несколько групп.
Прежде всего это психологические конституционально-личностные
особенности, которые относятся к психогенным факторам. Личностно-структурно они
детерминированы влечением к употреблению большого количества пищи, за счёт чего
может формироваться развитие заболевания с наличием биохимических, эндокринных,
обменных нарушений. Последние в свою очередь могут способствовать усилению влечения
как психогенно обусловленного фактора. Формируется, таким образом, порочный круг,
который разорвать проведением только диетического и медикаментозного лечения не
удаётся. Наступает улучшение, клинически кратковременное, так как не устраняется
одна из причин — влечение и связанная и ним зависимость.
Вторая группа нарушений носит вторичный
характер. Их можно назвать личностно-реактивными изменениями, поскольку они возникают
как реакция пациентов на собственно соматическое состояние, которая меняет их характер
социального функционирования. Среди этих изменений можно выделить несколько типов.
Одной из частых реакций является игнорирование проблемы. Это может проявляться в
виде формирования личностно-типологических особенностей гиперактивных толстяков,
создании своей субкультуры, формирования стиля поведения (создание своего стиля
одежды, произведений искусства, клубов и т.п.). Эти изменения можно охарактеризовать
как психологическая агнозия или реакции гиперкомпенсации.
Другим типом вторичных личностно-реактивных
изменений является формирование депрессивно-невротических нарушений с тягостными
переживаниями физического дефекта, в своём пике достигающие невротической депрессии.
Еще в 1921 г. психиатр Э. Кречмер писал, что лица с пикническим телосложением (абдоминальным ожирением в современном
понимании) часто страдают депрессией, инсультом, атеросклерозом и подагрой. В 1932г.
у лиц с этим симптомокомплексом были выявлены нарушение углеводного обмена, снижение
чувствительности к инсулину и вегетативная дисфункция. Эти работы впервые предположили
связь между депрессией и синдромом, который позднее получил название метаболического
(МС). В последнее время эта проблема активно изучается, и, хотя в единичных исследованиях
связи между ожирением и психическими расстройствами не установлено, большинство
накопленных данных свидетельствует о явном преобладании психопатологии у определенных
групп людей страдающих ожирением. Наибольшая частота психических расстройств (ПР)
выявлена у некоторых категорий лиц с ожирением — женщин, пациентов с морбидным ожирением,
а также (что особенно важно) у активно обращающихся к врачу для снижения массы тела
(МТ). В Дрезденском исследовании здоровья женщины с ожирением имели наивысшую частоту
ПР; на 1-м месте находились тревожные расстройства, за ними следовали аффективные
(депрессия) и ПР детского возраста.
При морбидном ожирении частота субклинических
и клинически значимых тревоги и депрессии достоверно выше, чем в популяции: хотя
бы одно ПР имеют более половины лиц с индексом массы тела (ИМТ) > 40. Больше
всего исследований посвящено изучению связи ожирения и одного из наиболее частых
ПР — депрессии. Ее распространенность в течение жизни в популяции составляет около
17%, а у лиц с ожирением — от 29 до 56%. Общее и абдоминальное ожирение неодинаково
связаны с психопатологическими симптомами. У мужчин прямые и косвенные симптомы
депрессии и тревоги — баллы депрессии — нарушение сна, диспепсия (эквивалент синдрома
раздраженного кишечника, в генезе которого ведущая роль отводится тревоге и депрессии),
прием анксиолитиков, антидепрессантов, нарушения сна — достоверно коррелируют с
наличием именно абдоминального ожирения, т.е. с объемом талии (ОТ), но не с ИМТ.
У женщин прием анксиолитиков и нарушения сна связаны с ИМТ, а прием антидепрессантов
и диспепсия — с От.
Итак, ПР часто предшествуют развитию
ожирения, особенно у подростков и молодых женщин с выраженной депрессией, но у ряда
пациентов, наоборот, депрессия развивается после многих лет существования ожирения.
Это указывает на возможность разных патогенетических вариантов ассоциации ожирения
с ПР.
Классическая депрессия сопровождается
бессонницей, снижением аппетита и МТ, а атипичные, стертые и соматизированные депрессии
чаще протекают с сонливостью, усилением аппетита и прибавкой МТ. Как ожирение, так
и депрессия часто сопровождаются РПП — синдромом пищевых эксцессов (СПЭ) и нервной
булимией. Депрессивное расстройство имеется в анамнезе у 54% пациентов с ожирением
и СПЭ и лишь у 14% — С ожирением без СПЭ. Как при ожирении, абдоминальном ожирении
и МС, так и при депрессии отмечается высокая частота одинаковых соматических заболеваний
— артериальной гипертензии, ИБС, инсульта и СД 2 типа. По эпидемиологическим данным,
ожирение и депрессия (по отдельности) являются независимыми факторами риска развития
этих заболеваний и повышают обусловленную ими смертность.
Большинство лиц с ожирением не страдают
конкретными расстройствами личности (психопатиями), однако им присущи некоторые
личностные особенности. Важнейшая из них — алекситимия, т.е. сниженная способность
распознавать и называть собственные чувства в сочетании с ограниченной способностью
к воображению. Алекситимия присутствует примерно у 8% людей с нормальной МТ и более
чем у 25% лиц с ожирением, но, как правило, лишь у тех, кто имеет другие психопатологические
симптомы, например, тревожность или РПП. У лиц с алекситимией гипертрофированная
реакция на стресс: на общем фоне «невыразительности» чувств внезапно возникают
эпизоды гнева, нередко «беспричинного». Тучным лицам, обращающимся к врачу
для снижения МТ, а также женщинам и лицам с морбидным ожирением присущи также импульсивность,
непредсказуемость поведения, пассивность, зависимость, раздражительность, ранимость,
инфантильность, эмоциональная неустойчивость, эксцентричность, истероидность, тревожно-фобические
и психастенические черты. Импульсивность отражается в чередовании переедания и голодания,
попыток снижения МТ и отказа от них. Неудачи со снижением МТ или в других сферах
жизни усугубляют свойственную лицам с ожирением низкую самооценку, ощущение собственной
несостоятельности, низкую самоэффективность (уверенность в своей
способности что-либо изменить), замыкая «порочный круг» усилением депрессии
и тревоги. Характерными особенностями мышления и восприятия, общими и для ожирения,
и для депрессивно-тревожных расстройств, являются ригидность, склонность к
«застреванию» в эмоциях, «черное-белое» мышление (по принципу
«все или ничего»), катастрофизация (ожидание наихудшего из всех вариантов
событий), склонность к необоснованным обобщениям («у меня никогда ничего не
получается»), плохая переносимость неопределенности и ожидания.
Таким образом, ожирение — это психосоматическое
заболевание, в патогенезе и клинической картине которого сочетаются и взаимодействуют
биологические и психологические факторы и симптомы. Существуют эпидемиологические
и клинические ассоциации между депрессивными и тревожными расстройствами, с одной
стороны, и ожирением, МС и ассоциированными с ними соматическими заболеваниями,
с другой. Хотя большинство лиц с ожирением в популяции не страдают ПР, некоторые
категории пациентов имеют явно высокую распространенность ПР, которые сопровождаются
развитием ожирения, в том числе абдоминального, и МС. Во многих случаях депрессия
и тревога предшествуют развитию ожирения, а степень выраженности психических симптомов
коррелируете антропометрическими и биохимическими нарушениями, свойственными ожирению.
Депрессия, тревога и ожирение оказывают друг на друга взаимонегативное влияние.
Связь ожирения и ПР обусловлена многими факторами, в первую очередь — общностью
некоторых звеньев центральной регуляции приема пищи и настроения, т.е. серотонин
— и норадренергических нейротрансмиттерных систем ЦНС, а также сходством функционального
состояния нейроэндокринной системы и психологических особенностей.
Все сказанное обусловливает необходимость
целостного психосоматического подхода к ведению пациентов с ожирением, сочетающего
в себе традиционные медицинские программы коррекции МТ с психотерапией,
направленной на устранение психологических проблем, послуживших причиной развития
ожирения или возникших на его фоне. В этой связи возрастает роль сибутрамина как
препарата центрального действия для лечения ожирения, который через серотониновые
и норадреналиновые системы одновременно влияет как на потребление пищи, так и на
психоэмоциональное состояние пациентов с ожирением. Вместе с тем подход к лечению
должен стать и более дифференцированным, так как очевидно, что лиц с ожирением и
ПР следует вести иначе, чем лиц без ПР. При наличии клинически явной депрессии или
тревоги целесообразно начинать с лечения соответствующих расстройств и лишь затем
приступать к собственно программе коррекции МТ, в противном случае вероятность положительного
результата невелика. При менее выраженных или стертых симптомах депрессии преимущество
в лечении пациента с ожирением можно отдать сибутрамину, по возможности в сочетании
с психотерапией или ее элементами.
6. Современные методы лечения ожирения
Ведущие специалисты в области снижения веса рекомендуют комплексный
подход к лечению ожирения.
Современные программы по борьбе с ожирением включают в себя:
обследование состояния здоровья человека; для возможного выявление
причины избыточного веса;
разработку индивидуальной программы постепенного, но стабильного
снижения массы тела;
лечение сопутствующих заболеваний;
профилактику увеличения массы тела и поддержание ее на достигнутом
уровне.
Прежде чем начинать лечение, нужно определить цели терапии ожирения:
1. Уменьшение массы тела (со скоростью не более 7% в месяц);
многие авторы предлагают измерять скорость снижения веса в килограммах, но я считаю,
это не корректным, поскольку снижение веса на 0,5-1 кг. в неделю неравнозначно для человека с первоначальным ИМТ 63 (160 кг.) или ИМТ 29 (62 кг.).
2. Поддержание достигнутой на новом уровне массы тела и предотвращение
повторной прибавки массы после похудания;
3. Уменьшение выраженности факторов риска/сопутствующих заболеваний.
Ожирение — хроническая болезнь, лечение которой следует проводить
пожизненно.
Если у вас индекс массы тела
(ИМТ) > 30 кг/м2 или ИМТ > 27 кг/м2, но в сочетании с:
▪ абдоминальным ожирением (отношение окружности талии к
окружности бедер [ОТ/ОБ] у мужчин >1,0;
у женщин > 0,85);
▪ наследственная предрасположенность к диабету 2 типа,
артериальной гипертонии;
▪ факторами риска (повышение уровня холестерина, триглицеридов
и т.п.);
▪ сопутствующими заболеваниями (сахарным диабетом 2 типа,
артериальной гипертонией);
то лечение нужно начинать немедленно!
Прежде чем приступать к лечению ожирения, первое, что вам нужно
сделать — это изменить образ жизни. Никакие рекламируемые препараты не дадут должного
эффекта без постепенного повышения физической нагрузки и обучения правильному питанию.
Методы лечения ожирения.
Современные методы лечения ожирения подразделяются на три основные
группы:
▪ Немедикаментозные методы лечения ожирения
▪ Медикаментозные методы лечения ожирения
▪ Хирургические методы лечения ожирения
К немедикаментозным методам лечения ожирения относят:
▪ Рациональное гипокалорийное питание;
▪ Повышение физической активности.
психотерапия.
Медикаментозные методы лечения:
Прежде чем принимать какой-либо препарат необходима консультация
с лечащим врачом! Ведь подавляющее большинство препаратов, так много рекламируемых
и сулящих сверхбыстрое похудание или не прошли клинические испытания или просто
вредны для здоровья (большое количество побочных эффектов, быстрый и более значительный
набор в весе после окончания применения, появление лекарственной зависимости и т.д.).
Современные требования к идеальному препарату для лечения ожирения:
▪ должен обладать известным механизмом действия;
▪ должен значимо снижать массу тела;
▪должен положительно влиять на заболевания, сопутствующие
ожирению (сахарный диабет, артериальную гипертонию и т.д.);
▪ должен хорошо переноситься;
▪ не должен вызывать зависимости (привыкания);
▪ должен быть эффективным и безопасным при длительном применении;
Группы препаратов для лечения ожирения:
1. Первая группа препаратов — аноректики, подавляющие аппетит
(для длительного лечения ожирения не применяются!):
Побочные действия:
повышенная нервная возбудимость, бессонница, эйфория, потливость
диарея (понос), тошнота;
повышение артериального давления, частоты сердечных сокращений
риск формирования лекарственной зависимости.
Характеристики некоторых препаратов:
2. Вторая группа — препараты, уменьшающие всасывание питательных
веществ в организм:
действуют местно, в просвете желудочно-кишечного тракта
подавляют фермент липазу, благодаря которому жиры пищи расщепляются
и всасываются в кровь;
уменьшают всасывание жиров, что создает дефицит энергии и способствует
снижению массы тела;
предотвращают всасывание около 30% съеденных жиров (триглицеридов)
пищи;
помогают контролировать количество жиров пищи;
не влияют на центральную, сердечно-сосудистую системы;
не формируют привыкания и зависимости;
безопасны при длительном приеме.
Хирургическое лечение.
Липосакция — хирургический (косметический) метод лечения ожирения,
основанный на удалении излишков жировых тканей из-под кожного покрова.
7. Психология и психотерапия в лечении алиментарного
ожирения
Способность людей к образованию зависимости является основной
чертой, характеризующей их социальную сущность. Зависимость дает возможность поддержки,
ориентации и сопереживания,; без такой способности ослабляются связи, возможна распущенность
и едва ли осуществима независимость. Полный отказ от зависимости во всех случаях
свидетельствует о психиатрических расстройствах. При этом является актуальным более
или менее остро текущий процесс, приводящий к отказу от коммуникаций и свободных
решений.
Избыточное потребление пищи тесно связано
с непреодолимым влечением, болезненной страстью, как при алкоголизме. Алкоголик
тоже «лечит» неприятное состояние духа и уходит от выстраивания социальных
отношений с помощью алкоголя, точно так же как человек с избыточным весом делает
это при помощи еды. Подобно тому, как это происходит при алкоголизме, хорошо себя
зарекомендовали группы самопомощи для людей с избыточным весом, поскольку при этом
групповая динамика сочетается с разумным «Я» пациента. В результате тогда
становится легче меньше есть. Лечение чрезмерного потребления пищи (гиперфагии)
осложняется еще и тем, что любители много поесть не могут полностью отказаться от
пищи, в отличии от алкоголизма, при котором вполне возможен полный отказ о алкоголя.
Контролируемое питание соответствует контролируемому употреблению алкоголя при алкоголизме,
что, как известно, настолько трудно достижимо, что большинство терапевтических школ
отказываются от контролируемого употребления алкоголя как цели лечения. С другой
стороны, социальные последствия избыточного веса не столь значительны, как социальные
последствия чрезмерного потребления алкоголя. Серьезное социальное давление в этом
отношении все еще испытывают прежде всего женщины, что, в свою очередь, может заставлять
их чрезмерно ограничивать себя в питании или прибегать к искусственной рвоте после
еды. Подобно избыточному употреблению алкоголя при алкоголизме чрезмерная еде при
ожирении, несущая саморазрушение организму иногда может иметь характер самонаказания.
Как при алкоголизме большую роль при ожирении часто играет чувство стыда. Страдающие
ожирением люди едят тайно, также как люди страдающие алкоголизмом тайно пьют, и
не только из-за опасения, что им могут помешать есть, но и так как им стыдно переедать.
Они стесняются также своей полноты, которую, правда, невозможно скрыть. Поэтому
они часто предпочитают одиночество.
Основной проблемой лечения ожирения является несостоятельность
чисто фармакологических подходов, традиционных для современной медицины. Несмотря
на большое количество исследований, посвященных фармакотерапии ожирения, все имеющиеся
на сегодняшний день лекарственные препараты являются только вспомогательными, поскольку
дают только незначительный, кратковременный эффект и обладают ярко выраженными неблагоприятными
побочными эффектами. Это касается как аноректиков центрального действия, так и блокаторов
липаз желудочно-кишечного тракта. То же самое относится к хирургическим методам
лечения.
Большинство причин психологического
характера тянется, как правило, из детства. Родители заставляют детей съедать все,
при этом приводят большое количество «народных мудростей и пословиц» как
аргумент.
«Пословицы и народная мудрость»
Лучше полный желудок, чем полный рот
забот, ненасытная утроба (загребущие руки), проглотить обиду; обрасти заботами;
еда и питье тело с душой связывают (ср.: живот крепче — на сердце легче); любовь
проходит через желудок (ср.: путь к сердцу мужчины ведет через желудок) ….
Таким образом, формируются привычки,
которые в НЛП называются программами. То есть каждый человек запрограммирован с
детства на определенный набор поведенческих стереотипов, эти привычки — программки,
формируются следующим образом, если за ее исполнение хвалят, то привычка закрепиться
в характере. По этому, когда ребенка хвалит мама, что он доел еду (если любишь маму
— доешь!). Образуется стереотип, доеденная еда — есть любовь к маме. Хвалят за то,
что он «уважил комбайнера», который вырастил этот хлеб, или пекаря, который
его испек. Формируется стереотип — доедать до конца, проявление уважения к обществу.
Привычки закрепляются и выходят на неосознанный уровень. Человек в дальнейшем зная
множество диет будет садиться и все съедать.
Аспекты самопомощи: развитие ожирения
с точки зрения позитивной психотерапии.
При быстром похудании никогда не исчезает
жировой слой, а речь идет только о потере воды, что достигается благодаря эффекту
обезвоживания. Ожирение менее чем в 5% случаев, является симптомом органического
заболевания (болезнь Кушинга, гиперинсулинизм, аденома гипофиза и др.). Именно при
ожирении, которое с удовольствием представляется, как следствие органических нарушений
(«железы не работают»; «быть хорошим утилизатором пищи»), психические
и психосоциальные факторы играют решающую роль. В дополнение к назначению контролируемой
диеты или курса голодания следует спросить, что заставляет человека есть больше,
чем это необходимо. Помимо опыта из раннего детства, что еда является чем-то большим,
чем просто поступление питательных веществ (например, внимание матери, «усыпление»
потребностей, уменьшение чувства неудовольствия) это еще и те концепции, которые
мы перенимаем в процессе воспитания («Ты должен хорошо есть, чтобы стать большим
и сильным«, »лучше лопнуть, чем что-нибудь оставить богатому хозяину»
— бережливость!). Это те, которые отражают наше отношение к еде, наше пищевое поведение.
Принцип «Еда и питье скрепляют душу с телом», наделяет процесс принятия
пищи особым значением. Общение, внимание, защищенность и надежность достаются по
принципу «Любовь идет через желудок». В рамках пятиступенчатой позитивной
психотерапии, при помощи позитивного подхода и содержательного анализа (осознание
пищевых концепций), закладываются основы полного смысла терапии. Ожирение понимается
как положительное отношение к Я, как актуализация ощущений, прежде всего вкуса,
эстетики блюд, как щедрость и широта натуры в отношении питания, как приверженность
устоявшимся традициям в питании («Кто толст, тот прекрасен»). Практические
указания к аспекту самопомощи в конце этой главы.
Терапевтический аспект: пятиступенчатый
процесс позитивной психотерапии при ожирении
Ступень 1: наблюдение/дистанциирование.
Описание случая:
«Лучше живот от еды, чем горб от работы!»
Техник 44 лет, который при росте 1м
78 см имел массу тела 125 кг, обратился ко мне за консультацией по совету своего
домашнего врача, который участвовал в Неделе психотерапии в Бад Наухаймере. Как
обычно и бывает в таких случаях, никакого нарушения обмена веществ у него не было
обнаружено. С одной стороны, он жаловался только на избыточную массу тела, с полгода
лечился от диабета и уже налицо были признаки гипертонии. С другой стороны, казалось,
что свою избыточную полноту он фатально принял как свою судьбу. К психотерапевту
он пришел только по настоятельной просьбе своего домашнего врача, который в течение
длительного времени имел возможность наблюдать, как безуспешно проваливались все
диеты, курсы санаторного лечения. Складывалось такое впечатление, что пациент чувствовал
себя на сеансе психотерапии лишним, с интересом разглядывал обстановку приемного
кабинета и тщательно старался игнорировать меня. Начало лечения давалось очень трудно.
Пациент ничего не говорил, кроме общих сведений: о своем семейном положении, профессиональной
деятельности и замечания о том, что он уже привык к злословию по поводу своей фигуры
и поэтому «у него нет больше комплексов». Когда мы завели разговор о его
концепциях, получился вот такой диалог:
Терапевт: » Что
особенно ценили Ваши родители? Еду, успехи в школе, совместное семейное времяпрепровождение
или у каждого были свои свободы и предпочтения?»
Иоханнес: «На школу они, конечно, обращали внимание, но особенно
важным для них была совместная еда. Моя мать отлично готовила Когда у меня было
много дел или я был раздражен, она была особенно нежна ко мне и готовила мне в утешение
что-нибудь из моих любимых блюд»
Йоханиес прервал свой
рассказ, как будто ему было больно говорить о привычках питаться в его семье. Терапевт:
«Какой девиз был в Вашем доме?»
Йоханнес: «У нас все было очень просто: еда и питье скрепляют душу
с телом. Я хорошо помню, как если я не хотел есть, мне приходилось слышать:
«ВСЕ, что подано на стол, должно быть съедено». Если я как-нибудь
не мог съесть все, то недоеденное разогревалось мне еще раз вечером. Если я не хотел
есть, то мне говорилось: нет ничего другого. Каждый кусок хлеба, от которого я откусил,
должен быть съеден мною без остатка. (Йоханнес рассеянно улыбнулся.) А еще мы были
грозой трактирщиков. Как мы уплетали! У нас далее была па этот случай пословица:
«Лучше лопнуть, чем что-нибудь оставить богатому хозяину». В этом я преуспеваю
и сегодня Когда у нас на работе устраивают застолье, не остается ничего. Я съедаю
все. Мои коллеги насмехаются: «Лучше живот от еды, чем горб от работы».
(Йоханнес довольно улыбается. На его покрасневшем лбу выступили крупные капли пота.)
Позитивное толкование — «Вы хорошо
относитесь к себе и своим ощущениям, прежде всего вкусу, эстетике блюд. Вы щедры
в отношении питания» — заложило основу в изменении его точки зрения. Таким
образом, мы легко смогли перейти к обсуждению укоренившихся привычек в питании.
Этот случай мы описываем также в книге
«Позитивная семейная психотерапия» для разъяснения значения концепций.
Ступень 2: инвентаризация
Концепции почтительного отношения к
еде тянулись из детства пациента. Мы подошли к переживанию, которое было значимо
для Йоханнеса. Когда ему было девять лет, умер его отец. Это было военное время,
вскоре наступила послевоенная пора. Пища была скудной и мать Йоханнеса постоянно
сетовала: «Что мы теперь будем делать, когда наш кормилец умер?»
Роль отца фокусировалась в его функции
добытчика пропитания, и эта концепция отложилась в сознании Йоханиеса. Таким образом,
еда приобрела символический характер. Она стала для Йоханнеса символом доверия и
безопасности, которые он ассоциировал со своим отцом. Мысль о смерти кормильца и
подсознательное заключение о том, что ему самому придется умереть от голода, привела
Йоханнеса к необходимости вновь и вновь убеждаться, что еды еще достаточно. Вот
почему он съедал столько, сколько мог и с каждым куском приобретал устойчивое чувство
безопасности. Действуя так, он поступал в соответствии с семейными традициями уважения
к еде. Даже сегодня, как он рассказал нам, его бабушка следила за тем, чтобы он
ел достаточно. Когда он возвращался домой утром, отработав ночную смену, он не мог
лечь спать не поев. За этим следила его бабушка, которая могла даже разбудить его,
обнаружив, что он не поел, как следует.
Эти концепции были для Йоханнеса больше, чем просто идеологическим обоснованием. Для него
это были принципы, которые в большой степени определяли образ его Я. Он мог идентифицироваться
с ними, потому что вырос с ними и потому что они представляли в его сознании внимание,
безопасность и даже достижения. Они были центром его системы, в котором сходилась
большая часть его мотивов, целей и желаний. А раз эти концепции имели для него основополагающее
значение, все попытки похудеть оказывались тщетными. Отношение к телу было для Йоханнеса
предпочитаемой и чрезвычайно дифференцированной сферой переработки конфликтов. Он
был кулинаром, гурманом, эпикурейцем и обжорой. Большое внимание, уделяемое собственному
телу, сопровождалось дефицитом в сфере контактов. Кроме матери, бабушки и немногих
коллег по работе, Йоханнес не мог назвать кого-либо, с кем у него были бы дружеские
отношения. У него было убедительное обоснование: «Если я столько вкалываю каждую
неделю, откуда у меня время для друзей и компании?» И
хитро, как запоздавшую мысль, добавил: «Что мне делать с гостями в доме? Во-первых,
они требуют затрат, а во-вторых, от застолий, я толстею». Действительно, Йоханнес,
был образцом трудолюбия и бережливости. Он часто соглашался работать сверхурочно,
а также старался выходить в лучше оплачиваемые смены. Его очевидное трудолюбие коренилось
в его бережливости.
Тем не менее, эта потребность тоже была
связана с уже известной концепцией: ему нужны были большие заработки, чтобы быть
уверенным, что у него всегда будет достаточно еды. В связи с этим Йоханнес вспоминал
истории о военнопленных, которые даже годы спустя, после освобождения не могли заснуть,
не имея куска хлеба под подушкой. Они просто не могли справиться со своей памятью
о голоде, пережитом ими много лет назад.
Ступень 3: Ситуативная поддержка.
До сих пор акцент был сделан на стадии
наблюдения и инвентаризации. Йоханнес получил в связи с этим доступ к его проблематике.
Насколько живо Йоханнес рассказывал о своей еде и излишествах, настолько мало, казалось,
волновали его контакты с другими людьми. Сильное впечатление на него произвело замечание,
что контакты являются частью природы человека, и что ему присущи потребности общаться
в той же степени в какой потребность есть. Но и это не подтолкнуло его к разговору
на данную тему. Его односторонность напомнила мне историю о разделенных обязанностях.
Она не посвящена ни чувству вины, ни идеализации, ни негативным качествам и односторонности.
Единственное, что эта притча может сказать пациенту: чтобы судить о чем-то, нужно
увидеть это целиком!
Я рассказал эту историю Йоханнесу. Он
использовал ее, как повод для рассказа о том, как ему хотелось бы иметь подругу,
но из-за его внешнего вида у него пока не было серьезной или длительной связи. И
тут его бережливость вновь помогла ему превратить нужду в добродетель: «Жена
обошлась бы мне в копеечку!», но в отличии от того, как он говорил раньше,
Йоханнес сказал это иронически, уже не относясь серьезно к сказанному. В качестве
контрконцепции я рассказал ему о значимости контактов на Востоке, о том, насколько
широки, могут быть семейные связи, как контакты помогают укрепить человеку свое
чувство безопасности и самоуважения. Двигаясь в направлении дифференциации, Йоханнес
смог увидеть, что его бережливость и переедание выполняло функцию замещения: В начале
его отношения с покойным отцом, затем социальных контактов с другими людьми.
Степень 4: Вербализация
На этой стадии Йоханнес смог сначала
неуверенно и осторожно, а потом с любопытством и наконец, энергично и настойчиво
испробовать предложение изменить свою точку зрения. Параллельно с этим прорабатывалась
его бережливость.
Ступень 5: Расширение системы ценностей.
Ступень 5-ая уже была заложена, и Йоханнес
уже не нуждался при этом в помощи. После того как он сознательно изменил свое поведение
в отношении своей концепции усердия и бережливости и получил об этом положительную
обратную связь от своего окружения. Ему стало не трудно приглашать других людей.
При этом у него появились стабильные отношения с одной женщиной. Собственно психотерапевтическое
лечение проходило в 15 сеансов. Во время последних 7 встреч пациент начал придерживаться
дома диеты (правильного питания), которая на этот раз возымела успех. Спустя полгода
после лечения Йоханнес снова побывал у меня, был спокоен и невозмутим, но это было
другое спокойствие, он был неузнаваем. Он похудел на 24кг., занимался теперь спортом
и планировал большое путешествие, которое хотел связать со своим спортивным увлечением.
Его артериальное давление нормализовалось, а диабет уже не нуждался в лечении. Похудание
так разгрузило его жировой обмен, что выработка инсулина его поджелудочной железой
снова выросла. Все это стало возможным не только благодаря проявлению силы воли,
но в связи с изменением его жизненных принципов и расширение его концепции.
В развитии ожирения, по всей вероятности,
большую роль играют конституциональные и социальные факторы, способствующие перееданию.
Имеющиеся психологические нарушения в большинстве случаев не создают впечатление
особенно важных, но их наличие вызывает необходимость рассмотрения вопросов, связанных
с их влиянием на течение ожирения как заболевания. (Learning and
Teaching Therapy, Jay Haley; The Guilford Press? New York, 1996. Перевод
Ю.И. Кузиной.)
Один из наиболее известных в наше время
американских психотерапевтов К. Маданес, считает ожирения результатом неудовлетворенного
(или не до конца удовлетворенного) желания быть любимым. Члены семьи так борются
за внимание и заботу. Борьба за заботу и внимание часто приводит к тому, что человек
причиняет себе вред или ищет наказания. Часто бывает излишняя требовательность и
критицизм, жалобы на боль и пустоту. Взаимодействие между членами семьи варьируется
от излишнего вмешательства до полного равнодушия к потребностям другого. В данном
случае, достаточно эффективной бывает семейная психотерапия.
Я имела возможность присутствовать на
семейном консультировании семьи в которой женщина страдала избыточной массой тела.
Консультирование проводилось врачом-психотерапевтом Головиной И.А. Далее я вела
эту семью на протяжении 3 месяцев, что позволило мне наблюдать за происходящими
изменениями.
Анамнез:
Семья:
Жена Елена 28 лет, высшее образование,
страдает избыточным весом (125кг.), начались приступы повышения артериального давления,
стали болеть ноги. На момент обращения жалобы на приступы компульсивной еды по вечерам.
До замужества и рождения детей проблем
с весом не имела. В семье двое детей 3 и 4 года. Елена спит с младшим ребенком,
муж спит один.
В снижении веса заинтересована не только
Елена, но и даже в большей степени муж Е. Алексей.
Было проведено семейное консультирование,
на котором присутствовала еще и мать Е. Анна Сергеевна, которую тоже беспокоил избыточный
вес дочери. С ее слов, она, заботясь о дочери, всегда ругала ее за избыток веса
и за то, что много кушает. Сама А.С. избытка веса не имеет.
В ходе семейного консультирования была
составлена программа рекомендаций, которую супруги обязались выполнять.
Программа:
1.
Больше никто не следит за тем сколько и как часто ест Е.
2.
Супругам необходимо спать вместе
3.
Если вечером у Е. не случается приступа компульсивной еды, муж делает Е.
получасовой массаж.
4.
Если за неделю у Е. уходит 1 кг. веса, мать Е. забирает детей к себе на выходные,
а Е. с мужем проводят 1 выходной вместе. (Проводят на усмотрение Е.: кино, прогулка…)
5.
Если за месяц у Е. уйдет 4 кг. то, в конце месяца они проводят 2 выходных
вдвоем (желательно за городом)
6.
Если за месяц у Е. не случится ни одного приступа компульсивной еды, то муж
в виде «Бонуса» делает Е. значимый для нее подарок.
Данная программа была разработана вместе
со всей семьей и все члены семьи согласили выполнять данные пункты.
Спустя месяц Е. потеряла 6кг. веса,
но на протяжении первых двух месяцев приступы компульсивной еды еще продолжались.
Частота приступов понижалась. К концу 3-его месяца приступы прекратились и к этому
времени Е. уже потеряла 15кг.
Заключение.
В последнее время все большее внимание уделяется проблеме избыточного
веса. Значимость проблемы ожирения определяется инвалидизацией людей молодого возраста
и снижением общей продолжительности жизни в связи с частым развитием тяжелых сопутствующих
заболеваний.
В процессе изучения литературы по данной теме, я пришла к выводу,
что Ожирение — многофакторное гетерогенное заболевание. Факторами развития которого
могут быть:
1. генетические;
2. вторичное ожирение (как следствие поражения эндокринной системы);
2. демографические (возраст, пол, этническая принадлежность);
3. социально-экономические (образование, профессия, социальное
положение);
4. психологические (питание, физическая активность, алкоголь,
стрессы).
Один из интереснейших вопросов в науке, что в человеке больше
биологически предрасположенного или социально обусловленного. Не обошел этот вопрос
и данную тему.
Популяционные исследования, проведенные в ряде стран, показали,
что количество людей, с излишней массой тела, составляет 25-30%. Из общего числа
этих случаев 95% составляет первичное ожирение. И всего лишь 5% страдают вторичным
ожирением, являющимся следствием поражения эндокринной системы, текущего органического
процесса в ЦНС (опухоль, травма, нейроинфекция) или генетической предрасположенности.
[Е.М. Бунина, Т.Г. Вознесенская, И.С. Коростелева 2001г.] Таким образом, можно сделать
вывод, что важное значение в развитии ожирения имеют именно психологические факторы.
Чрезмерное употребление пищи, приводящее к ожирению в таком случае является:
·
Средством релаксации, разрядки нервно-психического напряжения
·
Средством делектации (delectatio — лат. —
удовольствие, наслаждение), чувственного, сенсорного наслаждения, выступающего как
самоцель.
·
Средством коммуникации, когда пищевое поведение связано с общением
между людьми, выходом из одиночества.
·
Средством самоутверждения. Пищевое поведение в этом случае направлено
на повышение самооценки личности.
·
Средством познания. Процесс принятия пищи всегда включает в себя познавательный
компонент. Вкусовой, зрительный, обонятельный анализаторы оценивают качество пищи,
безвредность и полезность ее для организма.
·
Средством поддержания определенного ритуала или привычки. Пищевое
поведение при этом направлено на поддержание национальных, семейных традиций, ритуалов
и привычек.
·
Средством компенсации, замещения неудовлетворенных потребностей личности.
·
Средством награды. Пища за счет своих вкусовых качеств может служить
поощрением за какое-то, оцениваемые положительно социальным окружением поступки.
Особенно часто эта форма пищевого поведения встречается в детском возрасте.
·
Средством защиты. Р. Конечный и М. Боухал указывают, что избыточное
потребление пищи, а вслед за этим возникающее изменение внешности могут служить
средством защиты от нежелательного замужества (женитьбы), оправданием неуспехов
в спортивной и трудовой деятельности.
·
Результатом недостатка любви и внимания со стороны близких.
·
Средством ухода от социальных контактов.И. п. т.
Таким образом, можно сделать вывод,
что существует огромное количество психологических факторов лежащих в основе ожирения.
В изученной мной литературе большее внимание уделяется именно наличию этих факторов
и практически не описаны, механизм их влияния и способы устранения этих механизмов.
Исследование.
Организация, материалы, методы исследования.
1. Группа испытуемых с ИМТ более 29 (10 женщин, возраст от 22
до 45, образование от средне-специального до высшего, работающих, обратившихся за
психотерапевтической помощью с целью снижения веса)
2. Контрольная группа испытуемых с ИМТ менее 25 (10 женщин, возраст
от 22 до 45, образование от средне-специального до высшего, работающих, не страдающих
избыточной массой тела)
3. Психодиагностические методики ОНР, ММРI в модификации Березина
Ф. Б.
4. Метод определения индекса массы тела Кетля (степени ожирения).
Для диагностики ожирения и определения его степени применяется
индекс массы тела (ИМТ, масса тела в кг/ рост в м2), который является не только
диагностическим критерием ожирения, но и показателем относительного риска развития
ассоциированных с ним заболеваний. Однако согласно рекомендациям международной группы
по ожирению ВОЗ от 1997 года показатели ИМТ не являются для детей с незакончившимся
периодом роста, людей старше 65 лет, спортсменов, для лиц с очень развитой мускулатурой
и беременных женщин. Нормой признается ИМТ от 19 до 25. Все что менее 19 считается
дистрофией, что касается ИМТ от 25 до 27 — это избыточный вес. ИМТ, который больше
27 уже признается ожирением, итак в зависимости от массы тела различают ожирение:
1-ой степени (увеличение массы по сравнению с “идеальной” более
чем на 29%) ИМТ 27-29,5.
2-ой степени (избыток массы тела составляет 30-49%) ИМТ 29,5-35;
3-ей степени (избыток массы тела равен 50-99%) ИМТ 35-40;
4-ой степени (избыток массы тела составляет 100% и более) ИМТ
более 40.
Предварительно проводилась беседа на предмет сопутствующих соматических
или психических заболеваний. На основании анамнестических данных и заключений были
отобраны женщины с различными типами нарушений пищевого поведения, приведшими к
формированию алиментарно-конституционального ожирения, и желавшие снизить массу
тела. В исследование не вошли больные с вторичным ожирением, которое встречается
как синдром, развивающийся при патологии желез внутренней секреции, при заболеваниях
ЦНС, больные с психическими заболеваниями.
Для изучения психологического состояния пациентов основным был
выбран Миннесотский анкетный тест, обычно обозначаемый аббревиатурой ММРI (Minnesota
Multiphasic Personality Inventory) в модификации Березина Ф. Б.: он может быть использован
для суждения о значении личностных характеристик, актуального психического состояния
в патогенезе и формировании клинической картины заболевания, для исследования особенностей
психической сферы и психосоматических соотношений. Данный тест был принят за основу
так называемого психологического профиля обследуемых лиц, так как количественная
оценка выраженности психических изменений, возможность статистической обработки,
абсолютная сопоставимость данных, полученных разными исследователями, позволяет
считать применение данной психодиагностической методики средством, существенно повышающим
надежность исследований, которые предполагают изучение больших популяций для оценки
эффективности психической адаптации, изменения психического состояния в различных
условиях (Л.Н. Собчик, 1990; Ф.Б. Березин, 1994).
Результаты.
В результате проведенного нами исследования, были получены следующие
результаты. Для женщин, страдающих ожирением нарушение пищевого поведения по типу
гипералиментации, как правило, сочетается с невротической симптоматикой, характерно
повышение профиля по шкалам 4, 2, 1 и в меньшей степени — 5 и 7 (Рис.1). Для указанной
группы характерна склонность к усилению поисковой активности в ситуации стресса.
У данной группы пациенток механизм вытеснения тревоги не несет на себе отпечатков
явной связи психосоматических расстройств с психогенными факторами. Для них характерен
смешанный тип реагирования: мотивация достижения сочетается с мотивацией избегания
неуспеха, склонность к активности сочетается со склонностью к блокировке деятельности
в условиях стресса. Повышенное чувство собственного достоинства, стремление к доминированию
сочетается с неуверенностью в себе, избыточной самокритичностью. С одной стороны,
имеет место «внешняя» компенсация одних черт другими, с другой стороны
— происходит нагнетание внутренней напряженности, так как блокируются и поведенческий,
и невротический пути отреагирования. Внутренний конфликт канализируется, как правило,
по психосоматическому варианту, либо — проявляется неврастенической симптоматикой,
богатой соматическими жалобами.
ПРОФИЛЬ MMPI ПАЦИЕНТОВ С ПИЩЕВОЙ АДДИКЦИЕЙ. (рис.1.) 
Люди, страдающие ожирением, склонны к жалобам на здоровье, у
них повышено внимание к собственным соматическим процессам. Наблюдается «прислушивание»
к своему организму; все трудности и ощущение угрозы переносятся с межличностных
отношений на внутренние процессы; низкий эмоциональный контроль, раздражительность,
требовательность, тревожность, ригидность; высока вероятность реагирования на психотравмирующие
ситуации обострением заболеваний внутренних органов. В свою очередь, жалобы на здоровье,
демонстрация своего физического неблагополучия позволяет истолковывать жизненные
затруднения, а также неспособность оправдать ожидания окружающих, несоответствие
собственному уровню притязаний с социально приемлемой точки зрения. Эти реакции
могут осуществляться, во-первых, за счет аффектированной подачи имеющихся расстройств
(наличие выраженного ожирения), что позволяет рационально объяснить затруднение,
и, во-вторых, счет возникновения непсихотической патопсихологической симптоматики
(жалобы на утомляемость, раздражительность, неспособность к концентрации внимания).
Жалобы на состояние здоровья могут использоваться как средство удовлетворения эгоистических
тенденций.
В зависимости от степени ожирения, наблюдается некоторая динамика
шкал MMPI. В первую очередь, отмечается нарастание подъема по шкале 1, максимально
выраженное у пациенток с 3 ст. и 4 ст. ожирения, что свидетельствует о большей степени
их обеспокоенности соматическим состоянием, нарастанием ипохондрических тенденций
и соматических жалоб (что вполне может быть связано с объективным ухудшением соматического
состояния в связи с нарастанием массы тела). Отмечается также незначительный подъем
по шкале 2, свидетельствующий о росте тревоги (говорить о явных депрессивных тенденциях
в данном случае не имеет смысла, кроме 4 ст., когда одновременно с подъемом по шкале
2 наблюдается снижение профиля по шкале 9, свидетельствующее о появлении депрессивной
симптоматики, проявляющейся ангедонистическими тенденциями (субъективное ощущение
отсутствия удовольствия от ранее интересных видов деятельности, нарастание пассивности).
Снижение социальной спонтанности, как реакция на избыточную массу тела, также выражается
в снижении профиля по шкале 4 (более явно проявляется в различиях между 1 и 4 ст.).
Также в направлении от 1ст. к 4 ст. наблюдается подъем по шкале 3, более выраженный
при переходе от 1ст. к 2 ст. и от 3ст. к 4ст., что свидетельствует о включении дополнительных
механизмов вытеснения, когда вытесняемая тревога проявляется не на поведенческом
уровне, а канализируется по психосоматическому варианту с формированием “условной
приятности”. С учетом подъема по шкале 1, можно предположить, что таким образом
происходит своеобразная “адаптация” к избыточному весу, а также его использование
с целью оказания давления на окружающих, либо — с целью “оправдания» своей
неспособности соответствовать “общественно одобряемым” стандартам не только в телесной
сфере, но и в сфере поведения. Изначальный подъем профиля по шкале 8 связан, предположительно,
не с личностными особенностями, характерными для шизоидной личности, а с некоторой
аутизацией, как реакцией на избыточный вес. По мере адаптации (переход к 2 степени)
наблюдается снижение профиля по данной шкале.
Неумение самостоятельно разрешать кризисные ситуации нередко
приводит психически здоровых лиц к парциальной психической дезадаптации, которая
проявляется в субклинических формах с полиморфной слабовыраженной симптоматикой,
которая в свою очередь под влиянием социально-стрессовых факторов может с высокой
степенью вероятности привести к невротическим или психосоматическим расстройствам
с клинически очерченными симптомами тревоги, депрессии, астении и т.д. (Александровский
Ю.А., 1992). В целом мною отмечено, что у людей с пищевой аддикцией преобладают
механизмы по типу отрицания, регрессии, компенсации. Менее выражены замещение, реактивное
образование, интеллектуализация, проекция и вытеснение. Сочетание ведущих защитных
механизмов и степень их напряжённости несколько отличаются у разных групп пациентов.
Также для выявления психологических особенностей мною был использован
Опросник Невротических Расстройств. Данные по данной методике показали, что у людей
страдающих алиментарным ожирением, проявляются высокие показатели по таким шкалам
как ипохондричность, невротический «сверхконтроль» поведения (рис.2),
в то время как у людей без избытка веса ипохондричность отсутствует, проявляются
высокие показатели по шкале аффективная неустойчивость. (рис.3)
Средние показатели результатов ОНР группы испытуемых с алиментарным
ожирением. Личностные шкалы. (рис.2)
Средние показатели результатов ОНР группы испытуемых без алиментарного
ожирения. Личностные шкалы. (рис.3)
Что касается специальных шкал, ОНР, были получены следующие данные,
у людей с алиментарным ожирением высокими оказались показатели по шкале злоупотребление
лекарственными средствами и паранойяльная настроенность (рис.4.), у людей не страдающих
ожирением и имеющие ИМТ менее 25 так же были выявлены высокие показатели по шкале
паранойяльная настроенность, так же у половины было выявлено злоупотребление курением.
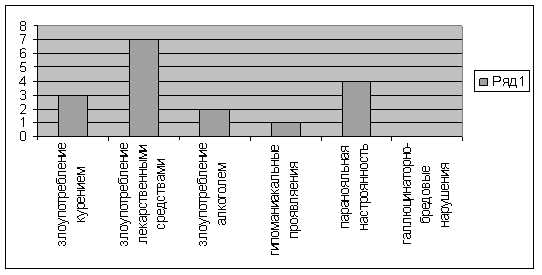
Средние показатели результатов ОНР группы испытуемых с алиментарным
ожирением. Специальные шкалы (рис.4)
Средние показатели результатов ОНР группы испытуемых без алиментарного
ожирения. Специальные шкалы (рис.5)
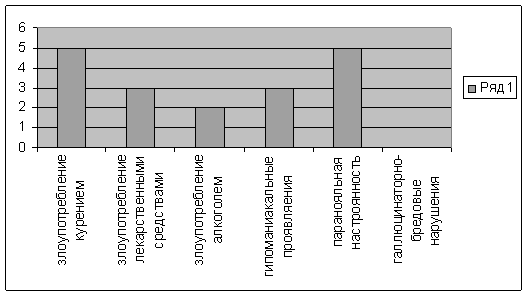
В процессе экспериментально-психологического исследования нами
был составлен обобщённый психологический портрет человека с пищевой аддикцией. Анализ
результатов тестирования выявил характерные личностные особенности пациента с нарушенным
пищевым поведением, приведших к развитию ожирения разной степени выраженности: замкнутость,
недоверчивость, сдержанность, повышенная тревожность, преобладание отрицательных
эмоций над положительными, сенситивность, стремление к доминированию в сочетании
с неуверенностью в себе и избыточной самокритичностью, склонность к лёгкому возникновению
фрустраций, высокий уровень притязаний с установкой на достижение высоких целей,
гиперсоциальность установок, склонность к “застреванию” на эмоционально значимых
переживаниях (“аффективная ригидность”). Для таких пациентов, с одной стороны, имела
место «внешняя» компенсация одних черт другими, с другой стороны — происходило
нагнетание внутренней напряженности, так как блокировались поведенческий и невротический
пути отреагирования, а внутренний конфликт часто канализировался по психосоматическому
варианту, при этом все трудности переносились с межличностных отношений на внутренние
процессы.
По мере нарастания степени ожирения отмечалось нарастание ипохондрических
тенденций, максимально выраженное у пациенток с 3 и 4 степенями ожирения, указывающее
на их обеспокоенность своим соматическим состоянием. Для пациентов с 4 степенью
ожирения были характерны явные депрессивные симптомы, проявлявшиеся ангедонистическими
тенденциями (субъективное ощущение отсутствия удовольствия от ранее интересных видов
деятельности, нарастание пассивности). С увеличением массы тела наблюдалось снижение
социальной спонтанности и повышение эмоциональной лабильности, более выраженной
при переходе от одной степени к другой (от 1ст. к 2 ст. и от 3ст. к 4ст.), что свидетельствовало
о включении дополнительных механизмов вытеснения, когда вытесняемая тревога проявлялась
не на поведенческом уровне, а канализировалась по психосоматическому варианту с
формированием “условной приятности”. Анализ обобщённого психологического профиля
теста ММPI позволил выявить признаки психической дезадаптации, связанной с недостаточной
эффективностью действующих защитных механизмов.
Таким образом, обобщая психологические особенности человека с
пищевой аддикцией, можно говорить о личности, которая в ситуации повышенного эмоционального
напряжения, использует гипералиментацию в качестве компенсаторного источника положительных
эмоций. Изменение пищевого поведения является одним из видов патологической адаптации,
а пищевая аддикция в целом — механизмом ухода от реальности, проявляющимся сочетанием
нарушений пищевого поведения по типу гипералиментации с психическими расстройствами
невротического и личностного уровня, приводящая к развитию избыточного веса или
ожирения различной степени выраженности. Экспериментально-психологическое исследование
выявляет “параллелизм и спаянность” психических и соматических проявлений и обнаруживает
нарастание психопатологических расстройств с увеличением степени ожирения, а степень
алиментарно-конституционального ожирения, в свою очередь, отражает степень духовного
неблагополучия. Поэтому в процессе психотерапии пищевой зависимости необходимо выявление
и коррекция тех личностных особенностей, которые способствовали становлению гипералиментации
как формы реагирования на психо-эмоциональное напряжение, а также формирование более
адекватных механизмов психической адаптации и более конструктивного поведения в
микросоциуме, более частого использования адаптивных вариантов совпадающего поведения
за счёт использования личностных и средовых ресурсов.
Заключение
Алиментарно-конституциональное ожирение является классическим
психосоматическим заболеванием. Причиной его возникновения является нарушение пищевого
поведения, приравниваемое к психическим расстройствам пограничного уровня (Stunкard
A. J. et al., 1980, 1986, 1990). Изменение пищевого поведения является одним из
видов психологической адаптации, социально приемлемым видом аддиктивного поведения,
порицаемого, но не опасного для окружающих в отличие от других форм.
В настоящей работе были рассмотрены психосоциальные особенности
людей страдающих избытком веса. В результате проведения исследования, я могу сделать
вывод, что гипотеза о том, что людей страдающих ожирением объединяет наличие определенных
психологических особенностей, подтвердилась.
Целью данной работы являлось выявление особенностей психологической
сферы людей страдающих ожирением.
Основными методами исследования являлись психодиагностические
методики ОНР и ММРI (Minnesota Multiphasic Personality Inventory) в модификации
Березина Ф.Б. По итогам работы с научной литературой и проведенными мною исследования,
можно сделать вывод. Для личностно-психологической сферы испытуемых характерна пониженная
устойчивость к стрессовым ситуациям. Для них присущ смешанный тип реагирования:
мотивация достижения сочеталась с мотивацией избегания неуспеха, склонность к активности
сочеталась со склонностью к блокировке деятельности в условиях стресса. Повышенное
чувство превосходства, стремление к доминированию сопровождалось состоянием неуверенности
в себе, избыточной самокритичностью. С одной стороны, имела место «внешняя»
компенсация одних черт другими, с другой стороны — происходило нагнетание внутренней
напряженности, так как блокировался и поведенческий, и невротический пути отреагирования.
Говоря о психологических механизмах в формировании алиментарно-конституционального
ожирения, можно сделать вывод, что человек с ожирением, в ситуации повышенного эмоционального
напряжения, использует гипералиментацию в качестве компенсаторного источника положительных
эмоций. Изменение пищевого поведения является одним из видов патологической адаптации,
а пищевая аддикция в целом — механизмом ухода от реальности, проявляющимся сочетанием
нарушений пищевого поведения по типу гипералиментации с психическими расстройствами
невротического и личностного уровня, приводящая к развитию избыточного веса или
ожирения различной степени выраженности.
Выводы.
1. Проведена сравнительная психодиагностика людей с алиментарно-конституциональным
ожирением и людей с нормальным весом в качестве контрольной группы.
1.1 Людей, с ожирением характеризуют следующие психологические
особенности: алекситимия; болезненная обидчивость; подозрительность; склонность
реагировать на влияние эмоции без осмысливания ситуации; неадекватность эмоциональной
реакции на социальные контакты; внутренняя напряженность; затруднение в реальной
оценке ситуации и общей картине мира; депрессивные тенденции; повышенная раздражительность
и тревожность; повышенная сензитивность, ригидность; нарушение межличностных связей;
тенденция к замкнутости, закрытости; стремление возложить на окружающих вину за
нарушение межличностных отношений и жизненные трудности; пассивность; зависимость
от окружающих; ипохондрическое состоянии с постоянно сниженным настроением.
Данные тенденции проявились у 8 человек (80 % испытуемых страдающих
избытком веса.)
1.2 При сравнении результатов психодиагностики людей, страдающих
ожирением и людей, с нормальным весом было выявлено, что люди не страдающие избыточным
весом имеют высокие показатели по 9, 0 шкалам MMPI и в отличии от людей с избыточным весом низкие показания по 1,2
шкалам, людей с нормальным весом в большей степени характеризуют такие личностные
характеристики как независимость; общительность; склонность к группированию; демонстративные
формы поведения, эмоциональная яркость сочетаются со стремлением к самореализации;
высокая активность; самоуверенность; энтузиазм, артистический склад характера; низкий
уровень тревоги; ощущение своей значимости; гипертимный фон; инициативность; высокая
самооценка сохраняется, в то время как всего лишь 20% людей с ожирением имеют часть
данных характеристик.
2. Человек с ожирением, в ситуации повышенного эмоционального
напряжения, использует гипералиментацию в качестве компенсаторного источника положительных
эмоций. Изменение пищевого поведения является одним из видов патологической адаптации,
а пищевая аддикция в целом — механизмом ухода от реальности, проявляющимся сочетанием
нарушений пищевого поведения по типу гипералиментации с психическими расстройствами
невротического и личностного уровня, приводящая к развитию избыточного веса или
ожирения различной степени выраженности.
3. Показанием для психотерапии у людей с алиментарно-конституциональным
ожирением является невротическая симптоматика: склонность реагировать на влияние
эмоции без осмысления ситуации, неадекватность эмоциональной реакции на социальные
контакты, внутренняя напряженность, ипохондрическое состояние с постоянно сниженным
настроением, депрессивные тенденции. Рекомендации для оказания психологической помощи:
Психологическая помощь должна быть направлена на: нормализацию внутриличностного
благополучия и умения оптимально и адекватно реагировать на экзогенное психоэмоциональное
напряжение; настрой на веру в успех и выработка уверенности в себе; последовательность
в действиях направленных на достижение результата; выработку мотиваций к здоровому
питанию; четкую постановку и формирование программы похудения; быстрое или постепенное
изменение пищевых привычек (стереотипов); формирование психологической защиты в
ситуации пищевого соблазна или эмоционального напряжения.
В процессе комплексного психотерапевтического лечения используются
различные виды психотерапии: рациональная, суггестивная (эриксоновский гипноз),
личностно-ориентированная, гештальт-терапия, эмоционально-стрессовая, саморегуляция,
нейролингвистическое программирование.
Список использованной литературы
1.
Александровский Ю.А. Социально-стрессовые расстройства // Обозрение психиатрии
и медицинской психологии им. В.М. Бехтерева. — 1999. — №2. — С.5.
2.
Баранов В.Г., Зарипова З.Х., Тихонова Н.Е. О диабетогенной роли ожирения
// Клин. Медицина. — 1981. — №8. — С.22-25.
3.
Белинский В.П. Клиническая характеристика пищевой мотивации у больных алиментарным
ожирением // Вопросы питания. — 1986. — № 6. — С.24-27.
4.
Береза В.Я. Факторы питания и стресса в развитии ожирения (гигиенические
аспекты) // Вопросы питания. — 1983. — №5. — С.9-13.
5.
Березин Ф.Б. Психическая и психофизиологическая адаптация человека. Л.: Наука,
1988. — 270с.
6.
Березин Ф.Б., Мирошников М.П., Рожанец Р.В. Методика многостороннего исследования
личности (в клинической медицине и психогигиене) М.: Медицина, 1976. — 176с.
7.
Берестов Л.А. Эндогенные морфины — возможная роль в патогенезе экзогенно-конституционального
ожирения // Терапевтический архив. — 1983. — Т.55, №10. — С.131-134.
8.
Беюл Е.А., Оленева В.А., Шатерников В.А. Ожирение. — М.: “Медицина”, 1986.
— 192с.
9.
Беюл Е.А., Попова Ю.П. Борьба с ожирением // Клиническая медицина. — 1990.
— Т 68, №8. — С.106-110.
10.
Беюль Е.А., Попова Ю.П. Ожирение как социальная проблема современности.
// Тер. Архив. — 1984; с.106-109
11.
Бохан Н.А. Воеводин И.В., Мандель А.И. Качество социально-психологической
адаптации и копинг-поведения при аддиктивных состояниях // Качество — стратегия
XXI века: МатериалыIV Междунар. научно-практ. конференции, Томск: Изд-во НТЛ, 1999.
— С.108-110.
12.
Бутрова С.А., Плохая А.А. Лечение ожирения: современные аспекты // Русский
медицинский журнал. — 2001. — Т.9 №24. — с.1140-1143.
13.
Вейн А.М., Дюкова Г.М., Ступа М.В. Психосоциальные факторы и болезнь. //
Советская медицина. — 1988. — №3. — с.46-51.
14.
Вознесенская Т.Г., Дорожевец А.Н. Роль особенностей личности в патогенезе
церебрального ожирения // Советская медицина. — 1987. — №3. — С.28-32.
15.
Вознесенская Т.Г., Соловьева А.Д., Фокина Н.М. Психоэндокринные взаимоотношения
у больных в состоянии эмоционального напряжения при церебральном ожирении // Проблемы
эндокринологии. — 1989. — т.35, №1. — с.3-7.
16.
Вознесенская Т.Г., Рыльцова Г.А. Психологические и биологические аспекты
нарушения пищевого поведения. // Обозрение психиатрии и медицинской психологии им.
Бехтерева. — СПб. 1994; 29-37.
17.
Вуртман Р., Вуртман Ю. Питание и настроение // В мире науки. — 1986. — №10.
— С.40.
18.
Гаврилов М. А Взаимосвязь психологических и физиологических особенностей
при нормализации массы тела у женщин, имеющих избыточный вес Автореф. дис. канд.
мед. наук, 1999.
19.
Герус Л.В. Особенности психогенных расстройств у больных алиментарно-конституциональным
ожирением, прошедших хирургическое лечение // Автореф. дис. канд. мед. наук, 1995.
20.
Герус Л.В., Козырева И.С., Кузин Н.М. Невротические расстройства у больных
алиментарно-конституциональным ожирением, оперированных методом формирования малого
желудка // Материалы научно-практической конференции, посвящённой 100 — летию Московской
клинической психиатрической больницы №1. — 1994.
21.
Егоров М.Н. Левитский Л.М. Ожирение. Изд.2-е. — М.: Медицина., 1964. — 307
с.
22.
Дорожевец А.Н. Искажение восприятия своей внешности у больных ожирением
// Вестник московского университета. Серия 14. Психология. — 1987. — №1. — С.21-29
23.
Залевский Г.В. “Женский стресс” в современных условиях: возможности преодоления
// Сибирский вестник психиатрии и наркологии. — 1999. — № 1. — С.22-25.
24.
Егоров М.Н. Левитский Л.М. Ожирение. Изд.2-е. — М.: Медицина., 1964. — 307
с.
25.
Карвасарский Б.Д., Вассерман Л.И., Иовлев Б.В. Опросник Невротических и неврозоподобных
расстройств: метод. Рекомендации. — СПб., 1999. — 21с.
26.
Князев Ю.А., Бушуев С.Л. Новые данные о роли цереброинтестинальных пептидов
в регуляции аппетита и развитии ожирения // Педиатрия. — 1984. — №5. — с.45-48.
27.
Креславский Е.С., Лойко В.И. Психотерапия в системе реабилитации больных
алиментарно-конституциональной формой ожирения // Терапевтический архив. — 1984.
— Т.56, №10. — с.104-107.
28.
Марута Н.А., Сапрун И.П. Невротические расстройства у лиц с избыточной массой
тела (диагностика и психотерапия) // Сибирский вестник психиатрии и наркологии.
— 1997. — №4. — С.80-81.
29.
Ротов А.В., Гаврилов М.А., Бобровский А.В., Гудков С.В. Агрессия как форма
адаптивной психологической защиты у женщин с избыточной массой тела // Сибирский
вестник психиатрии и наркологии. — 1999. — №1. — С.81-83.
30.
Ротов А.В. Зависимость снижения избыточной массы тела в процессе психотерапевтической
коррекции от гипнабельности пациентов // Сибирский вестник психиатрии и наркологии.
— 2000. — №4. — С.69-71.
31.
Сейленс Л.Б. Ожирение / Эндокринология и метаболизм. Т.2. — М.: Медицина,
1985. — С.40.
