Усачев С.А.
Особенности
пропедевтики в условиях Скорой медицинской помощи
(Рекомендации к
оформлению карты вызова)
Уфа 2011
Содержание
ЧАСТЬ
1 Особенности описания жалоб, сбора анамнеза и постановки диагноза в условиях
СМП
ЧАСТЬ
2 Особенности описания некоторых заболеваний
1.
Некоторые инфекционные заболевания
2.
Некоторые психические расстройства
3.Болезни
нервной системы
4.Глазные
болезни
5.
Болезни системы кровообращения
6.
Болезни органов дыхания
7.
Болезни органов пищеварения
8.
Болезни кожи и подкожной клетчатки
9.
Болезни мочеполовой системы
10.
Перинатальный период и новорожденность
11.
Травмы и несчастные случаи
12.
Констатация трупа
ЧАСТЬ 1 Особенности
описания жалоб, сбора анамнеза и постановки диагноза в условиях СМП
1. Жалобы больного:
Что беспокоит сейчас?
Когда возникло данное
состояние?
С чем связывает больной
данное состояние?
При болях уточняется:
1) локализация боли,
которую должен точно указать сам больной;
2) в каком положении
тела больше всего беспокоят боли (лёжа, сидя, стоя),
3) какое положение
вынужден принять больной, чтобы уменьшить интенсивность боли?
4) связаны ли боли с
движениями? Какими?
5) Куда иррадиирует
боль?
6) Постоянная ли боль
или схваткообразная, проходящая?
7) Характер боли:
ноющая, режушая, жгучая, тупая, давящая и др.
2. Анамнез болезни:
1) продолжительность
заболевания;
2) возникла боль
впервые или бывала и раньше?
3)Хронические
заболевания.
4)Наблюдается ли
терапевтом, когда был на приёме последний раз?
5)Какие лекарства
принимает постоянно, какие принял сегодня?
Обязательно указывают
данные аллергологического, эпидемиологического, у женщин – и гинекологического
анамнеза, травмы, операции.
Эпидемиологический
анамнез при инфекционном заболевании включает:
— откуда прибыл
заболевший.
— имелись ли в той
местности случаи подобного заболевания.
-не был ли в контакте с
лихорадящими больными в течение последних 3 недель.
— имеется ли эпидемия
заболевания в городе.
— связывает ли больной
своё состояние с приёмом пищи (когда принимал, что и где).
Акушерско —
гинекологический анамнез включает:
— сведения об
особенности менструальной и генеративной функций (последние mensis,
цикличность), в том числе о количестве беременностей и исходов их (аборты,
выкидыши, роды).
— гинекологические
заболевания, оперативные вмешательства на матке и придатках,
бактериально-вирусные гинекологические заболевания (генитальный герпес,
хламидиоз, цитомегалия, сифилис, гонорея и др.).
После посистемного
осмотра пациента выставляется диагноз.
Клинический диагноз
должен включать в себя описание:
1) основного заболевания. Это заболевание, которое привело к последнему
ухудшению, по поводу которого была вызвана скорая помощь и по поводу которого
вы оказываете помощь, то есть ваша помощь должна соответствовать этому
диагнозу. Например, основным заболеванием будет являться обострение
хронического холецистита или инфаркт миокарда и т. д.;
2) сопутствующего заболевания. Это заболевание, которое имеет иной
патогенез по сравнению с основным заболеванием, другие причины возникновения.
Это может быть хроническое заболевание, которое в данный момент находится в
состоянии ремиссии и не представляет для организма опасности, например
хронический панкреатит вне обострения;
3) конкурирующего заболевания. Это заболевание, которое конкурирует с
основным по степени опасности для больного, но не связано с основным
заболеванием по причинам и механизму возникновения, например инфаркт миокарда и
прободение язвы желудка;
4) осложнения основного заболевания. Это осложнение, которое
патогенетически связано с основным заболеванием и обязательно выносится в
структуру диагноза. Например, осложнением язвенной болезни желудка является
кровотечение;
5) фонового заболевания. Это заболевание, которое также не связано с
основным по причинам и механизму возникновения, но может оказать значительное
влияние на течение и прогноз основного. Классическим примером фонового
заболевания является сахарный диабет.
Любое заболевание (основное, сопутствующее, конкурирующее) должно быть
отражено в диагнозе по единому плану. Из названия каждого заболевания, как
правило, можно определить пораженный орган и характер патологического процесса.
ЧАСТЬ 2 Особенности описания
некоторых заболеваний в условиях СМП
1. Некоторые
инфекционные заболевания
1. Ветряная оспа.
Status
localis: На коже лица,
волосистой части головы, туловище, конечностях имеется обильная полиморфная
сыпь (папулы, везикулы, пустулы).
2. Краснуха.
Status
localis: На коже груди, спины,
конечностей мелкопятнистая бледнорозовая экзантема, не имеющая склонности к слиянию
(или со слиянием). Отмечается генерализованная лимфаденопатия (заднешейные и
затылочные лимфоузлы).
3. Менингококковая
инфекция?
Status
localis: Геморрагическая сыпь
на ягодицах, бедрах, голенях, в виде неправильной формы звездочек различной
величины, плотных на ощупь и слегка выступающих над поверхностью кожи.
4. Опоясывающий лишай.
Status
localis: Отёчные
гиперемированные пятна и сгруппированные пузырьки по ходу 4 – 5 межрёберных
нервов слева, жжение, боли. (Пузырьки ссыхаются в корочки, отпадая, образуют
пигментацию).
Status
localis: Розовые отёчные
пятна, пузырьки с прозрачным содержимым по ходу межрёберного нерва Th
5 слева, чувство жжения, боли при пальпации.
5. Рожа правой голени,
эритематозная форма.
Status
localis: Жжение, боль
распирающего характера, эритема и отек в области наружной поверхности нижней
трети правой голени. Эритема ярко-красного цвета, с неровными краями, в виде
языков пламени.
6. Сибирская язва,
кожная форма?
(В ближайшие дни в
месте внедрения спор в кожу появляется небольшое
красное пятно. В течение недели оно превращается в папулу
, затем в везикулу и пустулу
. В конце концов формируется язва, покрытая черным струпом и окруженная зоной плотного отека . Сначала отмечается зуд , но к моменту образования язвы очаг становится безболезненным . Сибиреязвенный карбункул часто бывает окружен мелкими дочерними везикулами .
Нередко развивается регионарный лимфаденит. Лихорадки,
как правило, не бывает, общее состояние нарушено незначительно, однако в
тяжелых случаях наблюдается быстрое распространение
отека и шок).
Status
localis: В области средней
трети правого предплечья с внутренней стороны язва с темно-коричневым дном,
приподнятыми краями и серозно-геморрагическим отделяемым, в центральной части
язвы черный безболезненный плотный струп, вокруг выражен валик красного цвета.
7. Скарлатина.
(Скарлатиновая сыпь —
мелкая, исчезает при надавливании. Выступает на 1-3 день болезни и локализуется
главным образом на щеках, в паху, по бокам туловища. Кожа носогубного
треугольника остается бледной и свободной от сыпи. Сыпь обычно держится 3—7
дней; затем угасает, не оставляя пигментации.
Скарлатиновый язык — на
2-4 день болезни язык больного становится выражено зернистым, ярко-красного
цвета.
Ангина — постоянный
симптом скарлатины. Может протекать тяжелее обычной ангины.
Шелушение кожи —
возникает после исчезновения сыпи (через 14 дней от начала заболевания): в
области ладоней и стоп оно крупнопластинчатое, начинается с кончиков пальцев;
на туловище, шее, ушных раковинах шелушение отрубевидное).
Status
localis: Сыпь
мелкоточечная, с локализацией на щеках, боковых поверхностях туловища и животе,
в сгибах локтей, коленей, подмышечных и паховых областях. На этом фоне ярко
выделяется незахваченный сыпью белый носогубный треугольник.
Организация и
проведение первичных мероприятий в случаях выявления больного (трупа),
подозрительного на заболевания карантинными инфекциями, контагиозными вирусными
геморрагическими лихорадками, малярией и инфекционными болезнями неясной
этиологии, имеющими важное международное значение:
При установлении предварительного
диагноза и проведении первичных противоэпидемических мероприятий при указанных болезнях
необходимо руководствоваться следующими сроками инкубационного периода:
— чума — 6 дней;
— холера — 5 дней;
— желтая лихорадка — 6
дней;
— Крымская
геморрагическая лихорадка — 14 дней;
— лихорадки Эбола,
Марбург, Ласса, боливийская, аргентинская — 21 день;
— Синдромы невыясненной
этиологии — 21 день.
Во всех случаях выявления
больного (трупа) немедленная информация в органы и учреждения здравоохранения и
госсанэпиднадзора по подчиненности должна содержать следующие сведения:
— фамилия, имя, отчество,
возраст (год рождения) больного (трупа);
— название страны, города,
района (территории), откуда прибыл больной (труп), каким видом транспорта прибыл
(номер поезда, автомашины, рейс самолета, судна), время и дата прибытия;
— адрес постоянного места
жительства, подданство больного (трупа);
— дата заболевания;
— предварительный диагноз,
кем поставлен (фамилия врача, его должность, название учреждения), на основании
каких данных (клинических, эпидемиологических, патологоанатомических);
— дата, время, место
выявления больного (трупа);
— где находится больной
в настоящее время (стационар, морг, самолет, поезд, пароход и т.д.);
— краткий
эпидемиологический анамнез, клиническая картина и тяжесть заболевания;
— принимал ли химиотерапевтические
препараты, антибиотики, когда, дозы, количество, даты начала и окончания
приема;
— получал ли профилактические
прививки, сроки прививок;
— меры, принятые по
локализации и ликвидации очага заболевания (количество выявленных лиц, контактных
с больным (трупом), дезинфекционные и другие противоэпидемические мероприятия);
— какая требуется помощь:
консультанты, медикаменты, дезинфекционные средства, транспорт и т.п.;
— подпись под данным сообщением
(фамилия, имя, отчество, занимаемая должность);
— фамилии передавшего и
принявшего данное сообщение, дата и час передачи сообщения.
Решающим фактором при
установлении диагноза являются следующие данные эпидемиологического анамнеза:
— прибытие больного из местности,
неблагополучной по этим инфекциям в течение времени, равного сроку
инкубационного периода;
— общение выявленного
больного с аналогичными больными в пути следования, по месту жительства или
работы;
— пребывание на транспортном
средстве, которое следует из местности, неблагополучной по чуме, КВГЛ, желтой
лихорадке или малярии, при наличии на нем грызунов, блох или комаров;
— пребывание в районах,
пограничных со странами, неблагополучными по указанным инфекциям, или на энзоотичной
территории.
2. Некоторые
психические расстройства
Психиатрическая бригада
вызывается «на себя» в случаях:
Если вы
заподозрили нарушение психики и:
а) Больной
представляет опасность для себя или окружающих.
б) Больной
беспомощен, то есть неспособен самостоятельно удовлетворять основные жизненные
потребности.
в) Возможен
существенный вред здоровью больного, вследствие ухудшения психического
состояния, если лицо будет оставлено без психиатрической помощи.
8. Деменция.
Для постановки
предварительного диагноза указывается наличие основного заболевания, в
результате которого возникло данное состояние.
Встречается при:
·
болезнь
Альцгеймера
·
сосудистая
(мультиинфарктная) деменция
·
алкоголизм
·
внутричерепные
объёмные процессы — опухоли, субдуральные гематомы и мозговые абсцессы
·
черепно-мозговая
травма
·
болезнь
Паркинсона (1 %)
·
гашишный
психоз, поздние стадии
·
вирусные
энцефалиты,
·
нейросифилис,
·
хронические
бактериальные и грибковые менингиты;
·
рассеянный
склероз.
Критерии:
1.
Нарушение
кратковременной и долговременной памяти (по данным психиатрического интервью,
субъективного и объективного анамнезов).
2.
По
меньшей мере, одно из следующего:
o
Нарушение
абстрактного мышления
o
Нарушение
критики, обнаруживаемое как неспособность строить реальные планы в отношении
окружающих, родственников и вопросов, связанных с работой
o
Нейропсихологические
симптомы и синдромы: афазия, апраксия, агнозия («три А»), а также нарушение
оптико-пространственных функций и конструктивной деятельности.
o
Личностные
изменения.
3.
Социальная
дезадаптация в семье и на работе.
Афазия (от греч. а — отрицание + р
has is — речь) — обобщающее обозначение расстройств
речи, возникающих у людей с сохранным артикуляторным аппаратом и достаточным
слухом, при которых частично или полностью утрачивается возможность активно
пользоваться речью для выражения мыслей и чувств или (и) понимать слышимую
речь. При афазии нарушается грамматическая и лексическая структура речи.
Апраксия
— расстройство произвольных целенаправленных действий, двигательных навыков при
сохранности составляющих их элементарных движений.
Агнозия — расстройство
гнозиса — нарушения понимания и узнавания предметов и явлений, возникающие в
связи с расстройством функций высших гностических (познавательных) механизмов,
обеспечивающих интеграцию элементарных ощущений, восприятий и формирование в
сознании целостных образов.
Психический статус:
Больной не узнаёт
окружающих, наблюдается афазия, апраксия, агнозия.
9. Алкогольный делирий.
В анамнезе указывается
период употребления алкоголя, время последнего приёма, исключаются
черепно-мозговые травмы и отравления.
Следует знать, что
алкогольный делирий бывает:
1.Только у алкоголиков.
2. Только после запоя
3. Только у трезвого
человека.
Объективно: Больной
чувствует, что по его телу ползают насекомые, пытается их ловить, давить,
прогонять. Больной начинает «беседовать» с «голосами», пытается отбиваться от
мнимых чудовищ, убегать от бандитов, ловить насекомых.
Психический статус:
Слуховые, тактильные и зрительные галлюцинации.
10. Психоз. Острое
психотическое расстройство.
Психический статус:
Бред, галлюцинации,
деперсонализация, дереализация.
11.
Маниакально-депрессивный психоз. Маниакальный эпизод.
Психический статус:
Бред, повышенное
настроение до эйфории, сверхценные идеи, компульсивность, эмоциональная
лабильность с эпизодами агрессии.
3.Болезни нервной
системы
Патологические рефлексы
и симптомы:
Основную и практически
весьма важную группу патологических рефлексов составляют патологические
рефлексы, обнаруживаемые на стопе. Кардинальными из них являются следующие:
Симптом Бабинского — извращенный
подошвенный рефлекс, или симптом разгибания большого пальца. В норме при
штриховом раздражении подошвы получается рефлекторное сгибание всех пяти
пальцев. При пирамидном поражении то же раздражение вызывает разгибание
большого пальца, иногда изолированное, иногда с одновременным разведением
остальных пальцев («знак веера»). Симптом весьма постоянный при центральных
параличах и парезах; является одним из ранних и наиболее тонких проявлений
нарушения целости пирамидного пути в головном или спинном мозге выше сегментов
рефлекторной дуги подошвенного рефлекса (выше LV
— SI сегментов).
При воспалительных,
отечных и некоторых других состояниях мозговых оболочек наблюдаются симптомы
оболочечного раздражения, или так называемый менингеальный симптомокомплекс.
Для него характерны головные боли, рвота, болезненность при постукивании по
черепу или позвоночнику, общая гиперестезия. Довольно типичной является так
называемая менингитическая поза: больной обычно лежит на боку с пригнутыми к
животу ногами и согнутыми руками. Голова запрокинута кзади, позвоночник выгнут
дугой кзади (опистотонус).
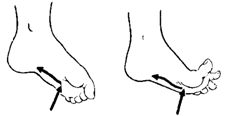
Рис. 1. Подошвенный
рефлекс.
Слева — нормальный
рефлекс; справа — рефлекс (симптом) Бабинского.
Ригидность затылочных
мышц легко обнаруживается при попытке наклонить голову к груди; при этом получается
сгибание нижних конечностей в тазобедренных и коленных суставах, часто и
приведение их — так называемый верхний, или затылочный, симптом Брудзинского.
Симптом Кернига
исследуется в положении больного на спине: нога сгибается сначала под прямым
углом в тазобедренном и коленном суставах, после чего исследующий производит
распрямление ноги в коленном суставе, что встречает резкое сопротивление
сгибателей голени и вызывает болевую реакцию у больного, даже находящегося
иногда в бессознательном состоянии. В том же положении на спине исследуются и
остальные оболочечные симптомы.
Лобковый симптом
Брудзинского заключается в приведении и сгибании нижних конечностей в
тазобедренных и коленных суставах при надавливании на лобок.
Контралатеральный
симптом Брудзинского заключается в рефлекторном сгибании противоположной ноги
при прижатии исследующим бедра согнутой в колене ноги к животу.
Симптом Гийена
представляет собой сокращение m.
quadricipitis в ответ на сжатие
рукой исследующего мышечной массы того же мускула другой ноги.
Симптом Гордона,
описанный уже как симптом пирамидного поражения и заключающийся в разгибании
большого пальца ноги (тыльной флексии), вызывается сжатием рукой исследующего
мышечной массы голени.
Таблица «Топография
поражения структур мозга» (следует проверить у больного то или иное движение и
выявить локализацию поражения).[1]
| Движение | Мышцы | Нервы | Ядра черепных нервов и сегменты спинного мозга |
| Наморщивание лба кверху | М. frontalis | N. facialis | Ядро n. facialis |
| Зажмуривание (смыкание) век | М. orbicularis oculi | N. facialis | Ядро n. facialis |
| Поднятие верхнего века | М. levator palpebrae superioris |
N. oculomotorius | Ядро n. oculomotorii |
| Взгляд вверх | Mm. rectus sup. и obliquus inf. |
N. oculomotorius | Ядро n. oculomotorii |
| » вниз | Mm. rectus inf. и obliquus sup. |
N. oculomotorius, n. trochlcaris |
Ядра n. oculomotorii и n. trochlearis |
| » в сторону | M. rectus ext. и m. rectus int. |
N. abducens, n. oculomotorius |
Ядра n. abducentis и n. oculomotorii |
| Конвергенция глазных осей | Mm. recti int. | N. oculomotorius | Ядра n. oculomotorii |
| Оттягивание углов рта кнаружи и вверх | Mm. levator labii sup., zygomaticus, risorius |
N. facialis | Ядро n. facialis |
| Вытягивание губ трубочкой, свист | M. orbicularis oris | N. facialis | Ядро n. hypoglossi |
| Жевательные движения (кусающие), сжимание челюстей | Mm. masseter, temporalis | N. trigeminus (двигательная III ветвь) |
Ядро (двигательное) n. trigemini |
| Движения нижней челюсти в стороны и вперед | Mm. pterygoidei ext. et int. | N. trigeminus (двигательная III ветвь) |
Ядро (двигательное) n. trigemini |
| Открывание рта (оттягивание нижней челюсти книзу) | M. genio-hyoideus | Ansa hypoglossi | I — II шейные сегменты |
| Высовывание языка | M. genio-glossus | N. hypoglossus | Ядро n. hypoglossi |
| Поднятие мягкого нёба | M. levator veli palatini | N. vagus | Ядро (двигательное) nn. vagi, glosso-pharyngei |
| Глотание | Mm. constrictores pharyngis, pharyngo-palatinus, stylopharyngeus |
N. vagus, n. glossopharyngeus |
Ядро (двигательное) n. vagi и п. glosso-pharyngei |
| Голосовые связки | Mm. crico-arytaenoidei и др. |
N. vagus | Ядро (двигательное) n. vagi |
| Сгибание головы вперед | Mm. sterno-cleido-mastoidei, recti capitis и др. |
N. accessorius Willisii, Nn. cervicales I — III |
Ядро n. accessorii I — III шейные сегменты |
| Сгибание головы кзади | Mm. splenii, recti capitis posteriores | Nn. cervicales | I — IV шейные сегменты |
| Поворот головы в сторону | Mm. sterno-cleido-mastoidei и др. |
N. accessorius | Ядро n. accessorii |
| Сгибание туловища кпереди | Mm. recti и obliqui abdominis |
Nn. thoracales VII — XII |
VII — XII грудные сегменты |
| Разгибание позвоночника | Mm. longissimi dorsi, m. spinalis dorsi и др. |
Nn. spinales posteriores | Грудные сегменты |
| Сгибание позвоночника в стороны | M. quadratus lumborum и др. |
Rr. musculares из plexus lumbalis |
I — IV поясничные сегменты |
| Движения диафрагмы | Мышца диафрагмы | N. phrenicus | IV шейный сегмент |
| Поднятие плеч (пожимание плечами) | М. trapezius | N. accessorius | Ядро n. accessorii |
| Ротация плеча кнаружи | Mm. tercs minor, supra- и infraspinatus |
N. suprascapularis | IV — V шейные сегменты |
| Ротация плеча кнутри | M. teres major, m. subscapularis | N. subscapularis | V — VI шейные сегменты |
| Поднятие рук до горизонтали | M. deltoideus | N. axillaris | V шейный сегмент |
| Поднятие рук выше горизонтали | M. trapezius, m. serratus anterior | N. axillaris, n. accessorius, n. thoracicus longus |
V — VI шейные сегменты |
| Сгибание в локтевом суставе | M. biceps и др. |
N. musculocutaneus | V — IV шейные сегменты |
| Супинация предплечья | Mm. supinatorcs brcvis et longus | N. radialis | V — VI шейные сегменты |
| Разгибание в локтевом суставе | M. triceps | N. radialis | VII шейный сегмент |
| Пронация предплечья | Mm. pronatores teres et quadratus | N. medianus | VII — VIII шейные сегменты |
| Сгибание кисти | Mm. flexores carpi | N. medianus, n. ulnaris | VIII шейный сегмент |
| Разгибание кисти | Mm. extensores carpi | N. radialis | VII шейный сегмент |
| Сгибание пальцев руки | Mm. interossei, mm flexores di-gitorum | N. medianus, n ulnaris | VIII шейный сегмент |
| Разгибание пальцев руки | Mm. extensores digitorum | N. radialis | VII шейный сегмент |
| Отведение и приведение („растопыривание») пальцев | Mm. interossei | N. ulnaris | VIII шейный сегмент |
| Сгибание основных фаланг при одновременном разгибании средних и концевых фаланг |
Mm. lumbricales, mm. interossei | N. medianus, n. ulnaris | VIII шейный сегмент |
| Сгибание в тазобедренном суставе (приведение бедра к животу) |
M. ilio-psoas и др. |
N. femoralis | III — IV поясничные сегменты |
| Разгибание в тазобедренном суставе | M. glutaeus maximus | N. glutaeus inferior | V поясничный — I крестцовый сегменты |
| Приведение бедра | Mm. adductores и др. |
N. obturatorius | II — III поясничные сегменты |
| Отведение бедра | Mm. glutaeus minimus | N. glutaeus superior | IV — V поясничные сегменты |
| Ротация бедра кну-три | Mm. glutaei medius et minimus | N. glutaeus superior | IV — V поясничные сегменты |
| Разгибание в коленном суставе | M. quadriceps fe-moris | N. femoralis | III — IV поясничные сегменты |
| Сгибание в коленном суставе | M. biceps femoris, m. semitendinosus, m. semimembranosus и др. |
N. ischiadicus | V поясничный — I крестцовый сегменты |
| Ротация бедра кнаружи | M. gluteus maximus, m. pyriformis, mm. gemelli, mm. obturatores |
N. glutaeus inferior, n. ischiadicus, n. obturatorius |
IV — V поясничные — I крестцовый сегменты |
| Разгибание стопы | M. tibialis anticus | N. peronaeus | IV — V поясничные сегменты |
| Сгибание стопы | M. triceps surae | N. tibialis | I — II крестцовые сегменты |
| Отведение стопы | Mm. peronaei | N. peronaeus | IV — V поясничные сегменты |
| Приведение стопы | Mm. tibiales ant., post. | N. tibialis, n. peronaeus |
[V — V поясничные, I — II крестцовые сегменты |
| Разгибание пальцев стопы | Mm. extensores digitorum | N. peronaeus | IV — V поясничные сегменты |
| Сгибание пальцев стопы | Mm. flexores digitorum | N. tibialis | I — II крестцовые сегменты |
| Ходьба на носках | M. triceps surae, mm. flexores digitorum и др. |
N. tibialis | I — II крестцовые сегменты |
| Ходьба на пятках | M. tibialis anterior, mm. extensores digitorum и др. |
N. peronaeus | IV — V поясничные сегменты |
При поражении мозжечка
возникает ряд двигательных расстройств атактического и асинергического
характера.
1.
Расстройство походки.
2.
Интенционное дрожание.
3.
Нистагм.
4.
Расстройство речи.
Поражения черепных
нервов:
— Симптомокомплекс
двигательных расстройств, наступающих в результате поражения рассмотренных
нервов каудальной группы (IX, X, XII), носит название бульбарного паралича.
Последний возникает как в результате поражения ядер в продолговатом мозге, так
и корешков или нервов (внутри или вне черепа). При этом наблюдаются парез или
паралич языка с соответствующими расстройствами речи, нарушение глотания,
поперхивание, выливание питья через нос, носовой оттенок голоса, его хриплость
(или афония).
— Поражение VII нерва
(лицевого) вызывает периферический паралич мимической мускулатуры (prosopoplegia).
Уже при простом осмотре бросается в глаза резкая асимметрия лица. Пораженная
сторона маскообразна, складки лба и носо-губная складка здесь сглажены, главная
щель шире, угол рта опущен. При наморщивании лба на стороне паралича не
образуется складок (поражен m.
frontalis); при зажмуривании
глазная щель не смыкается (lagophtalmus)
из-за слабости m. orbicularis
oculi. При этом видно
отхождение глазного яблока кверху (феномен Белла), причем на стороне поражения
больше, чем на здоровой.
— Поражение 5 пары
черепных нервов (тройничного нерва):
I. N.
ophthalmicus выходит из черепа
через fissura
orbitalis superior,
снабжает чувствительными окончаниями кожу лба и передней волосистой части
головы, верхнего века, внутреннего угла глаза и спинки носа, глазное яблоко,
слизистые верхней части носовой полости, лобную и решетчатую пазухи, мозговые
оболочки.
При невралгии r.
ophthalmici болевая точка
прощупывается в области foraminis
supraorbitalis (n.
supraorbitalis от r.
ophthalmicus).
II. N.
maxillaris выходит из черепа
через foramen
rotundum. Снабжает
чувствительными окончаниями кожу нижнего века и наружного угла глаза, часть
кожи боковой поверхности лица, верхнюю часть щеки, верхнюю губу, верхнюю челюсть
и зубы ее, слизистые нижней части носовой полости, гайморову полость.
При невралгии II ветви
прощупывается болевая точка в foramen
infraorbitale, где выходит n.
infraorbitalis от n.
maxillaris.
III.
N. mandibularis — смешанный
нерв.
а) Чувствительные
волокна иннервируют нижнюю губу, нижнюю часть щеки, подбородок, заднюю часть
боковой поверхности лица, нижнюю челюсть, ее десну и зубы, слизистые щек,
нижней части ротовой полости и язык.
б) Двигательные волокна
иннервируют жевательные мышцы: m.
masseter, т. temporalis,
mm. pterigoidei
externi et
interni и m. digastricus
(переднее брюшко).
При невралгии III
ветви одной из болевых точек является foramen
mentale, откуда выходит ветвь n.
mandibularis — n.
mentalis.
Существует особая форма
невралгии тройничного нерва — neuralgia
quinti major
— с
исключительно жестокими болями, наступающими приступообразно, но с нерезкими
обычно нарушениями проводимости нерва; заболевание свойственно, главным
образом, пожилому возрасту.
— VI пара, n.
abducens — двигательный нерв.
При поражении нерва или корешка его на основании возникает изолированный
паралич m. recti
externi, что обусловливает
сходящееся косоглазие, невозможность поворота данного глазного яблока кнаружи,
двоение в глазах (диплопия), особенно при взгляде в сторону пораженной мышцы,
иногда головокружение и вынужденное положение головы.
— III пара, n.
oculomotorlus — двигательный
нерв. При полном параличе n.
oculomotorii наблюдается следующее.
1.
Птоз (ptosis) — глаз закрыт
опущенным верхним веком.
2.
Зрачок расширен (антагонистическое действие m.
dilatatoris pupillae
от n. sympathicus).
3.
Имеется паралич, аккомодации (поражен m.
ciliaris), почему и ухудшается
зрение на близкие расстояния.
12. Остеохондроз
поясничного отдела позвоночника. Радикулит пояснично-крестцовый с выраженным
корешковым синдромом слева. Неврит седалищного нерва слева.
Status
localis:
Боли при пальпации
паравертебральных точек L4
– S1 слева, с иррадиацией болей по
ходу левого седалищного нерва. Боли усиливаются при движениях в
пояснично-крестцовом отделе, активные движения ограничены.
13. Межрёберная
невралгия справа.
Жалобы: Боли в груди
справа при глубоком вдохе, поднятии правой руки, движении туловищем.
Status
localis: Боли при пальпации по
ходу межрёберных нервов Th4-Th5
справа.
14. ОНМК.
|
|
|||
| Симптомы | Ишемический инфаркт мозга | Кровоизлияние в мозг | Субарахноидальное кровоизлияние |
| Предшествующие преходящие ишемические атаки |
Часто | Редко | Отсутствуют |
| Начало | Более медленное | Быстрое (минуты или часы) | Внезапное (1-2 минуты) |
| Головная боль | Слабая или отсутствует | Очень сильная | Очень сильная |
| Рвота | Не типична, за исключением поражения ствола мозга |
Часто | Часто |
| Гипертония | Часто | Имеется почти всегда | Не часто |
| Сознание | Может быть потеряно на непродолжительное время |
Обычно длительная потеря | Может быть кратковременная потеря |
| Ригидность мышц затылка | Отсутствует | Часто | Всегда |
| Гемипарез (монопарез) | Часто, с самого начала болезни | Часто, с самого начала болезни | Редко, не с самого начала болезни |
| Нарушение речи (афазия, дизартрия) | Часто | Часто | Очень редко |
| Ликвор (ранний анализ) | Обычно бесцветный | Часто кровянистый | Всегда кровянистый |
| Кровоизлияние в сетчатку | Отсутствует | Редко | Может быть |
4.Глазные болезни
15. Блефарит простой
верхнего века слева.
Status
localis: Гиперемия, утолщением
края правого верхнего века, чешуйки у основания ресниц.
16. Острый конъюнктивит
посттравматический слева.
Status
localis: Отёк конъюнктивы,
инъецированность, гиперемия склеры левого глазного яблока, слёзотечение,
светобоязнь.
17. Иридоциклит.
Status
localis: Светобоязнь, снижение
зрения, перикорнеальная инъекция сосудов, болевые ощущения в глазу, узкий
зрачок, слезотечение.
18. Инородное тело
конъюнктивы.
Status
localis: Слезотечение, боль,
светобоязнь, блефароспазм, ощущение инородного тела в глазу. При выворачивании
верхнего века на поверхности конъюнктивы инородное тело 1 мм на 3 часах.
19. Инородное тело
роговицы.
Status
localis: Слезотечение, боль,
светобоязнь, блефароспазм, ощущение инородного тела в глазу. При осмотре
отмечается гиперемия конъюнктивы; инородное тело 0.5 мм выявляется в толще
роговицы в виде блестящей или темной точки на 12 часов.
жалоба
заболевание скорый помощь
5. Болезни системы
кровообращения
Правила постановки
диагноза при ИБС:
Классификация
ИБС ВОЗ с дополнениями ВКНЦ, 1984 год:
1.
Внезапная
коронарная смерть (первичная остановка сердца)
o
Внезапная
коронарная смерть с успешной реанимацией
o
Внезапная
коронарная смерть (летальный исход)
2.
Стенокардия
o
Стенокардия
напряжения
—
Впервые
возникшая стенокардия напряжения
—
Стабильная
стенокардия напряжения с указанием функционального класса
o
Нестабильная
стенокардия (в настоящее время классифицируется по Браунвальду)
o
Вазоспастическая
стенокардия
3.
Инфаркт
миокарда
4.
Постинфарктный
кардиосклероз
5.
Нарушения
сердечного ритма
6.
Сердечная
недостаточность
Функциональные
классы стабильной стенокардии напряжения:
1й
функциональный класс– боль возникает при чрезмерной физической нагрузке, то
есть для возникновения боли требуются непривычные физические усилия: длительный
интенсивный бег, подъем и перенос больших тяжестей .
2 – боль
возникает при повышенной физической нагрузке, то есть привычной нагрузке: бег,
подъем по лестнице, интенсивная ходьба.
3 – боль
возникает при обычной физической активности: ходьба, подъем по лестнице на 1
этаж.
4 – боль
возникает при минимальной физической активности и в покое.
При инфаркте
миокарда диагноз устанавливают с указанием даты возникновения (до 28 сут):
локализация (передняя стенка, передневерхушечный, переднебоковой,
переднесептальный, диафрагмальный, нижнебоковой, нижнезадний, нижнебазальный,
верхушечнобоковой, базальнолатеральный, верхнебоковой, боковой, задний,
заднебазальный, заднебоковой, заднесептальный, септальный, ПЖ);
первичный,
рецидивирующий (от 3 до 28 сут), повторный (отмечать размеры и локализацию
необязательно, если возникают трудности в ЭКГ-диагностике); с наличием
патологического зубца Q, без патологического зубца Q, субэндокардиальный,
трансмуральный.
Примеры формулирования диагнозов:
·
ИБС: стабильная
стенокардия напряжения II ФК. НК I
·
ИБС: стабильная
стенокардия напряжения IV ФК. Стенокардия покоя. Постинфарктный кардиосклероз
(Q-ИM передней стенки ЛЖ — 23.05.1999). Хроническая аневризма ЛЖ. Полная
блокада левой ножки пучка Гиса. НК IIБ.
·
ИБС: нестабильная
стенокардия (прогрессирующая 20.12.06) III ФК. Постинфарктный кардиосклероз
(2.06.1998). НК I.
·
ИБС: безболевая
форма. Желудочковая экстрасистолическая аритмия. НК 0.
·
ИБС: острый ИМ с
зубцом Q (трансмуральный) передневерхушечного отдела ЛЖ (5.07.2006). Острая
левожелудочковая недостаточность.
·
ИБС: острый
повторный ИМ (13.02.2006). Постинфарктный кардиосклероз (ИМ с зубцом Q передней
стенки ЛЖ — 23.03.2002). Пароксизмальная форма фибрилляции предсердий (пароксизм
13.02.2006, тахисистолическая форма). НК IIА.
·
ИБС: острый ИМ с
зубцом Q заднебазального и диафрагмального отделов ЛЖ (18.05.2006). Острая
AV-блокада (II степени — 18.05.2006–20.05.2006; III степени —
6.06.2006–9.06.2006). Синдром Дресслера (30.05.2006).Рецидивирующий ИМ (в зоне
поражения — 5.06.2006).Временная электрокардиостимуляция
(6.06.2006–9.06.2006).НКI.
·
Ишемическая болезнь
сердца (ИБС). Стенокардия напряжения, III функциональный класс (ФК).
Стенокардия покоя. Атеросклеротический кардиосклероз.
Шумы и тоны сердца.
Шумы возникают
при сужении отверстия, через которое протекает кровь, и при увеличении скорости
кровотока. Такие явления могут быть обусловлены учащением сердечных сокращений
или уменьшением вязкости крови.
Сердечные
шумы разделяются на шумы, образующиеся внутри самого сердца (внутрисердечные),
и шумы, возникающие вне сердца (внесердечные, или экстракардиальные).
Внутрисердечные
шумы чаще всего
возникают в результате поражения клапанов сердца, при неполном смыкании их
створок во время закрытия соответствующего отверстия или же при сужении
просвета последнего.
Шум,
возникающий во время систолы, т. е. между первым и вторым тоном, называется
систолическим, а во время диастолы, т. е. между вторым и следующим первым
тоном, — диастолическим. Следовательно, систолический шум по времени совпадает
с верхушечным толчком и пульсом на сонной артерии, а диастолический — с большой
паузой сердца.
Органический
внутрисердечный шум, обусловленный приобретенными пороками сердца, может быть
систолическим (при недостаточности двух- и трехстворчатого клапанов, сужении
устья аорты) и диастолическим (при сужении левого и правого предсердно-желудочковых
отверстий, недостаточности клапана аорты). Разновидностью диастолического шума
является пресистолический шум. Он возникает при митральном стенозе в связи с
усилением тока крови через суженное отверстие в конце диастолы при сокращении
левого предсердия. Если над одним из клапанов или отверстий выслушиваются два
шума (систолический и диастолический), то это говорит о комбинированном пороке,
т. е. о недостаточности клапана и сужении отверстия.
Тоны сердца — звуковое проявление механической
деятельности сердца, определяемое при аускультации как чередующиеся короткие
(ударные) звуки, которые находятся в определенной связи с фазами систолы и
диастолы сердца.
I тон
выслушивается как достаточно интенсивный звук над всей поверхностью сердца.
Максимально он выражен в области верхушки сердца и в проекции митрального
клапана. Основные колебания I тона связаны с закрытием атриовентрикулярных
клапанов; участвуют в его образовании и движениях других структур сердца.
Ослабление I тона может быть связано со снижением сократительной функции мышцы
сердца при инфаркте миокарда, миокардите, но особенно резко оно выражено при
недостаточности митрального клапана (тон может практически не выслушиваться,
замещаясь систолическим шумом). Хлопающий характер I тона (повышение и
амплитуды, и частоты колебаний) чаще всего определяется при митральном стенозе,
когда он обусловлен уплотнением створок митрального клапана и укорочением их
свободного края при сохранении подвижности. Очень громкий («пушечный») I тон
возникает при полной атриовентрикулярной блокаде в момент совпадения по времени
систолы независимо от сокращающихся предсердий и желудочков сердца.
II тон также
выслушивается над всей областью сердца, максимально — на основании сердца: во
втором межреберье справа и слева от грудины, где его интенсивность больше, чем
I тона. Происхождение II тона связано в основном с закрытием клапанов аорты и
легочного ствола. Громкость II тона при его аускультации над аортой и легочным
стволом примерно одинакова; если она преобладает над каким-либо из этих
сосудов, говорят об акценте II тона над этим сосудом. Ослабление II тона
связано чаще всего с разрушением створок аортального клапана при его
недостаточности или с резким ограничением их подвижности при выраженном
аортальном стенозе. Усиление, а также акцент II тона над аортой возникает при
артериальной гипертензии в большом круге кровообращения, над легочным стволом —
при гипертензии малого круга кровообращения.
Ill тон —
низкочастотный — воспринимается при аускультации как слабый, глухой звук. На
ФКГ определяется на низкочастотном канале, чаще у детей и спортсменов. В
большинстве случаев он регистрируется на верхушке сердца, и его происхождение
связывают с колебаниями мышечной стенки желудочков вследствие их растяжения в
момент быстрого диастолического наполнения. От III тона отличают так называемый
тон открытия митрального клапана — патогномоничный признак митрального стеноза.
Наличие второго тона создает аускультативную картину «ритма перепела».
Патологический III тон появляется при сердечной недостаточности и обусловливает
прото- или мезодиастолический ритм галопа.
IV тон —
предсердный — связан с сокращением предсердий. Патологически усиленный IV тон
обусловливает при аускультации пресистолический ритм галопа. Слияние III и IV
патологических тонов при тахикардии определяют как «суммационный галоп».
6. Болезни органов
дыхания
Дыхательная недостаточность:
1
степень-одышка возникает при повышенной физической нагрузке, которую ранее
больной переносил хорошо;
2
степень-одышка при обычных для данного больного физических нагрузках;
3 степень- одышка
возникает при малых физических нагрузках или в покое.
Одышка может
быть объективной (учащается дыхание, изменяется его глубина), субъективной
(например, при невропатии больной может испытывать чувство нехватки воздуха, а
объективных проявлений одышки нет), инспираторной (затруднен вдох) или
экспираторной (затруднен выдох) либо смешанной (затруднены и вдох и выдох).
Затрудненный
вдох наблюдается вследствие сдавления крупных дыхательных путей (гортань,
трахея, крупные бронхи) опухолью, при закрытии их просвета инородными телами.
Затрудненный
выдох встречается в случае бронхиальной астмы, эмфиземы легких и др.
Смешанная
одышка бывает при ряде острых и хронических заболеваний органов дыхания.
Одышка может
быть еще обусловлена поражением сердечно-сосудистой системы.
Резко
выраженная, внезапно возникшая одышка носит название удушья. Оно наблюдается
при пневмотораксе, эмболии легочной артерии, отеке легких, при остром отеке
голосовых связок. Удушье, возникающее приступами, начинающееся внезапно и
проявляющееся резко выраженной экспираторной одышкой, характерно для
бронхиальной астмы, а смешанной одышкой — для сердечной. Такой больной занимает
вынужденное положение (сидит на постели, опираясь руками — ортопноэ).
Перкуссия лёгких:
У здорового человека в
симметричных участках грудной клетки при одинаковой силе перкуторного удара
определяется одинаковый по звучности ясный легочный звук.
Укорочение и
притупление перкуторного звука свидетельствует об уменьшении воздушности
лёгочной ткани. Это имеет место при пневмониях, когда альвеолы заполнены
экссудатом, при инфаркте лёгкого, при спадени участка лёгкого (обтурационный
ателектаз), при наличии в лёгком полости, наполненной экссудатом.
Притупление
перкуторного звука наблюдается при утолщении плевральных листков, при скоплении
жидкости в полости плевры. Если слой жидкости имеет в толщину более 6 см, то
звук при перкуссии будет не притупленным, а тупым. Таким образом, тупой
перкуторный звук появляется при экссудативном плевите, гидротораксе,
гемотораксе, пиотораксе, массивном уплотнении лёгочной ткани (крупозная
пневмония, массивный ателектаз ). Если в полости плевры скапливается жидкоть
невоспалительного характера ( транссудат ), то линия притупления перкуторного
звука будет горизонтальной. При скоплении экссудата ( выпотной плеврит )
определяется тупость с дугообразной линией верхней границы. Эта линия носит
название линии или кривой Дамуазо. Её высшая точка находится на задней
подмышечной линии, откуда граница тупости спускается кзади, к позвоночнику и
кпереди, к средней линии тела.
Тимпанический
звук появляется над большими бронхоэктазами и кавернами, причём механизм его
возникновения такой же, как при наличии полости в лёгких.
При
проникновении воздуха в плевральную полость развивается пнвмоторакс, который
при перкуссии также даёт тимпанический звук.
Своеобразный
низкий перкуторный звук получается при перкуссии лёгких, когда уменьшается их
эластическое напряжение и увеличивается воздушность. Этот звук получил название
коробочного из-за сходства со звуком, образующимся при поколачивании по пустой
коробке. Иногда его называют подушечным звуком Бира. Он отмечается при эмфиземе
лёгких, при остром вздутии лёгких во время приступа бронхиальной астмы (острая
эмфизема).
20. Бронхиальная астма,
смешанная форма, тяжёлое течение. Обострение. ДН3.
Объективно: Положение
вынужденное (ортопноэ). Дыхание жёсткое, хрипы сухие, одышка экспираторная, в
покое (ДН3), перкуторный звук коробочный, границы лёгких расширены.
7. Болезни органов
пищеварения
Рис. 2. Области живота.
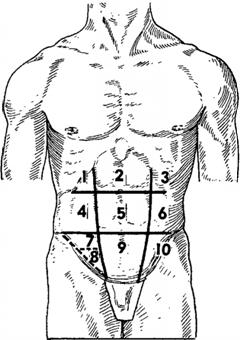
1. –правая подрёберная,
2 – эпигастральная, 3 – левая подрёберная, 4 – правая боковая, 5 –
околопупочная, 6 – левая боковая, 7 – правая подвздошная, 8 – паховый
треугольник, 9 – надлобковая, 10 – левая подвздошная.
Симптомы при острых
хирургических заболеваниях брюшной полости:
Симптомы,
характерные для острого аппендицита
1.
Симптом
Бартомье-Михельсона — болезненность при, пальпации слепой кишки усиливается в
положении больного на левом боку.
2.
Симптом
Басслера — болезненность при надавливании посередине, между пупком и передней
верхней остью подвздошной кости по направлению к ости подвздошной кости.
3.
Симптом
Бен-Ашера — появление боли в правой подвздошной области в результате
надавливания кончиками двух пальцев в левом подреберье во время глубокого,
дыхания или покашливания больного.
4.
Симптом
Брендо — боль справа при надавливании на левое ребро беременной матки.
Встречается при аппендиците во время беременности.
5.
Симптом
Варламова — боль в правой подвздошной области при постукивании в области XII
ребра справа.
6.
Симптом
Жендринского — больной в положении лежа, врач нажимает на брюшную стенку в
точке Кюммеля (2 см вправо и ниже пупка) пальцем и, не снимая его, предлагает
встать. Усиление боли свидетельствует об аппендиците, уменьшение — об остром
сальпингоофорите.
7.
Симптом
Затлера — у больных в положении сидя при поднятии выпрямленной правой ноги
возникает боль в правой подвздошной области.
8.
Симптом
Образцова — болезненность при пальпации правой подвздошной области усиливается,
если заставить больного поднять выпрямленную в коленном суставе правую ногу.
9.
Симптом
Раздольского — болезненность в правой подвздошной области при перкуссии
молоточком или пальцем.
10.
Симптом
Ровзинга. Левой рукой надавливают на брюшную стенку в левой подвздошной
области, соответственно расположению нисходящей части толстой кишки, не отнимая
придавливающей руки, правой рукой производят короткий толчок через переднюю
брюшную стенку на вышележащий отрезок толстой кишки. При аппендиците боль
возникает в правой подвздошной области. По мнению автора, газы толстой кишки
перемещаются при толчке проксимально, достигая стенки слепой кишки.
11.
Симптом
Ситковского — возникновение или усиление боли в правой подвздошной области при
положении больного лежа на левом боку.
12.
Симптом
Щеткина-Блюмберга. После мягкого надавливания на брюшную стенку резко отрывают
пальцы. При воспалении брюшины болезненность больше при отпускании руки врача
от брюшной стенки, чем при надавливании на нее.
Пузырные
симптомы — признаки
заболеваний желчного пузыря (Острый холецистит).
1.
Болезненность
в точке проекции желчного пузыря — точка пересечения наружного края прямой
мышцы живота справа с реберной дугой (при увеличении печени — с краем печени).
2.
Симптом
Василенко — появление боли в точке проекции желчного пузыря при поколачивании
по правой рёберной дуге на вдохе. Выявляется на ранних стадиях болезни.
3.
Симптом
Кера — болезненность при пальпации на вдохе в точке проекции желчного пузыря.
4.
Симптом
Мерфи — врач равномерно надавливает в точке проекции желчного пузыря и просит пациента
сделать глубокий вдох (надуть живот), в процессе которого появляется
болезненность. Либо: Левой рукой обхватывается туловище в участке правого
фланка и правой подреберной области так, что большой палец располагается в т.Кера(при
крупных размерах туловища можно положить 2-5 пальцы левой руки на передние
нижние ребра грудной клетки справа). Ребенок делает выдох и большой палец сразу
погружается вглубь. После этого делает вдох. И если во время вдоха возникает
боль в т.Кера то симптом положительный.
5.
Симптом
Ортнера (Грекова) — болезненность при поколачивании по краю правой реберной
дуги (обязательно поколачивание по обеим реберным дугам для сравнения).
6.
Симптом
Мюсси-Георгиевского (френикус-симптом) — болезненность при пальпации между
ножками грудино-ключично-сосцевидной мышцы справа. Боль иррадиирует вниз.
7.
Симптом
Боаса — гиперестезия в поясничной области справа и болезненность в области
поперечных отростков ThXI — LI справа.
Симптомы острого
панкреатита и панкреонекроза.
1.
симптом
Korte — при пальпации определяют умеренное напряжение мышц в надчревной
области, в области поджелудочной железы.
2.
симптом
Воскресенского — исчезновение пульсации брюшной аорты над пупком.
3.
симптом
Мейо-Робсона — болезненность в левом реберно-позвоночном углу.
4.
симптом
Турнера — появление геморрагических пятен на боковых стенках живота.
5.
симптом
Мондора — фиолетовых пятен на коже лица и живота. А
6.
симптом
Холстеда — цианоз кожи живота.
7.
симптом
Cullen — желтушная окраска кожи вокруг пупка.
8.
симптом
Раздольского — болезненность при перкуссии над поджелудочной железой.
9.
симптом
Махова — гиперестезия кожи выше пупка.
А
– симптомы, характерные для панкреонекроза.
21. Геморроидальное
кровотечение.
Status localis: Тонус сфинктера
сохранен. В области крипт на 3-7-11часах внутренние геморроидальные узлы.
Выпадают. Снаружи поверхность эррозирована, кровянистые выделения.
22. Ущемлённая паховая
грыжа справа.
Status
localis: Грыжевое выпячивание
резко болезненно при пальпации, плотное, напряженное, не вправляется. При
перкуссии определяется притупление.
При аускультации живота
выслушиваются непрерывные кишечные шумы.
8. Болезни кожи и
подкожной клетчатки.
Рис. 14.
Элементы сыпи:
|
Элемент
|
Описание
|
|
Первичные элементы
|
|
|
Пятно
|
Ограниченный участок кожи с измененной окраской. Пятно находится на одном уровне с окружающей кожей. Примеры: эритема, экхимоз, витилиго |
|
Папула
|
Бесполостное образование диаметром менее 1 см, возвышающееся над поверхностью кожи. Папула может быть обусловлена патологическим процессом в эпидермисе (особенно если ее поверхность покрыта чешуйками или вегетациями) или в дерме (в этом случае ее поверхность обычно гладкая, отмечается лишь гиперемия). Примеры: простые бородавки, контагиозный моллюск, красный плоский лишай |
|
Узел
|
Бесполостное образование диаметром более 1 см, возвышающееся над поверхностью кожи. Узел может быть обусловлен патологическим процессом в эпидермисе (в этом случае его поверхность покрыта чешуйками или эрозиями, кожный рисунок утрачен) или в дерме. Внутридермальные узлы бывают мягкими, флюктуирующими (например, эпидермальная киста) или плотными (например, злокачественная опухоль или гранулема. Примеры: эпидермальная киста, базальноклеточный рак кожи, узловая меланома |
|
Бляшка
|
Уплощенное образование диаметром более 1 см, приподнятое над уровнем кожи. Бляшка образуется при слиянии нескольких папул. Примеры: псориаз, грибовидный микоз |
|
Волдырь
|
Папула или бляшка с гладкой поверхностью, обусловленная отеком дермы. Пример: крапивница |
|
Везикула
|
Полостные образования, возвышающиеся над поверхностью кожи и содержащие жидкость. При проколе покрышки жидкость изливается наружу. Везикула имеет диаметр менее 1 см, пузырь — более 1 см. Везикулы и пузыри могут быть внутриэпидермальными и субэпидермальными. Содержимое внутриэпидермальных везикул и пузырей обычно бывает прозрачным (серозным), а сами они вялые и легко вскрываются (тонкая покрышка).Субэпидермальные везикулы и пузыри, как правило, напряженные, нередко содержат геморрагический экссудат и вскрываются с трудом (толстая покрышка). Пупковидное вдавление в центре везикулы характерно для вирусных инфекций (герпеса, опоясывающего лишая). Примеры: пузырчатка, буллезный пемфигоид, поздняя кожная порфирия |
|
Пустула
|
Везикула с гнойным содержимым. Примеры: обыкновенные угри, розовые угри, фолликуллит |
|
Чешуйка
|
Сухая тонкая роговая пластинка, состоящая из клеток рогового слоя эпидермиса. Чешуйки появляются при нарушении процесса ороговения. Чешуйки бывают крупными, например при псориазе, или мелкими, например при зудящих дерматитах, эксфолиативной эритродермии и розовом лишае |
|
Атрофия
|
Истонченный участок кожи, расположенный ниже уровня окружающей кожи. Атрофия может захватывать дерму и эпидермис, как, например, при стриях (в этом случае отмечается множество мелких кожных складок), или только дерму, как при склеродермии |
|
Телеангиэктазия
|
Локальное расширение поверхностных сосудов кожи, обычно сопряженное с патологическими изменениями соединительной ткани дермы. Примеры: коллагенозы, лучевой дерматит, розовые угри |
|
Вторичные элементы
|
|
|
Лихенизация
|
Утолщение кожи и усиление кожного рисунка. На ощупь в очагах лихенизации кожа сухая, грубая и жесткая. Причиной служит постоянное расчесывание кожи при хронических дерматитах. Примеры: ограниченный нейродермит, диффузный нейродермит |
|
Трещина
|
Трещина — линейный дефект эпидермиса и дермы. Примеры: заеда, хронический контактный дерматит кистей. Эрозия — поверхностный дефект кожи, при котором утрачен только эпидермис. Причины эрозий и трещин многообразны |
|
Язва
|
Глубокий дефект кожи, при котором утрачен эпидермис и нарушена целость дермы, а иногда и подкожной клетчатки. Примеры: ишемическая язва, варикозная язва |
|
Рубец
|
Соединительная ткань, образующаяся после травмы или воспалительного процесса в дерме и подкожной клетчатке. Рубцы бывают гипертрофическими (возвышающимися над поверхностью кожи) или атрофическими (вдавленными). Примеры: келоидный рубец, ограниченная склеродермия |
|
Корка
|
Засохший на поверхности кожи серозный, геморрагический или гнойный экссудат. Корки образуются из содержимого вскрывшихся везикул, пузырей, пустул |
|
Мокнутие
|
Отделение серозного экссудата при утрате рогового слоя эпидермиса или при вскрытии везикул. Пример: острая стадия зудящих дерматитов |
Виды воспалительных
изменений кожи:
1.
розеолезная
сыпь (пятна менее 5 мм). Множественные розеолы описываются как мелкоточечная
сыпь;
2.
мелкопятнистая
сыпь (пятна размером 10- 20 мм);
3.
эритематозная
сыпь (пятна размером более 20 мм).
Следует
оценить: размер, форму, очертания, границы, цвет, поверхность, консистенцию и
другие признаки высыпаний.
Размер очагов
выражают в единицах системы СИ, иногда в сравнительных терминах (горошина,
булавочная головка, просяное зерно, чечевица, монета).
Форма –
объемное понятие, с помощью которого врач характеризует, например, папулы,
которые могут быть плоскими, коническими, полушаровидными и т. д.
Очертания
элементов сыпи могут быть округлые, овальные, полигональные, неправильные
(полициклические, мелко и крупнофестончатые).
Границы
элемента бывают резкими и нерезкими. Так. при простом контактном дерматите они
резкие, соответствующие границам воздействия экзогенного фактора, а при
истинной экземе – нерезкие.
Цвет
элементов сыпи с учетом оттенков окраски бывает розовым, ярко-красным,
медно-красным, ветчинно-красным, буро-красным, синевато-красным и т. д.
Поверхность –
гладкой, шероховатой, бугристой, с центральным вдавленном и др.
Консистенция
– мягкой, плотной, плотноэластической.
Расположение отдельных
элементов может быть равномерным, неравномерным, сгруппированным, сливным и
изолированным.
23. Контактно-аллергический
дерматит:
Status
localis: В области внутренних
поверхностей предплечий микровизикулы с развитием мокнутий на эритематозном и
отёчном фоне. Могут быть пузыри, лихеноподобные очаги с гиперемией, шелушением.
24. Карбункул лица.
Status
localis: На коже скуловой
области справа инфильтрат полушаровидной формы, кожа напряжена, в центре
инфильтрата кожа окрашена в синюшный цвет: выражена местная болезненность.
25. Флегмона левой
голени.
Status
localis: В области нижней
трети с наружной поверхности левой голени резкий, неограниченный отёк 4*4 см,
болезненный при пальпации. Кожные покровы напряженные, гиперемированы, горячие
на ощупь. Положительный симптом флюктуации над областью отёка.
26. Нейродермит.
Status
localis: На ограниченных
участках кожи лица, шеи, сгибательных поверхностях предплечий, в области
локтевых и коленных суставов высыпания в виде бляшек, состоящих из лихеноидных
папул, кожа в очагах поражения сухая.
27. Крапивница.
Status
localis: В областях внутренних
поверхностей предплечий, на груди, спине уртикарная сыпь (бесполостные,
отёчные, плотные, с чёткоочерченными границами, ярко-розовые, приподняты над
поверхностью кожи высыпания, сопровождающиеся жжением и зудом).
28. Гангрена влажная
левой нижней конечности.
Status localis: В области нижней трети, стопы левой нижней
конечности серовато-бурый участок, отёчный, увеличенный в объёме. Ткани
наружной поверхности левой стопы, наружной поверхности левой голени в виде
мягкой массы грязно-зелёного цвета, издающей гнилостный запах, на границе между
здоровыми и мёртвыми тканями намечается чёткая граница.
9. Болезни мочеполовой
системы
29. Орхоэптдидимит.
Status
localis: Отёк левой мошонки,
болезхненный инфильтрат с уплотнением семенного канатика слева.
30. Фимоз, парафимоз.
Status
localis: Колцеобразное
ущемление головки полового члена крайней плотью, отёк, гиперемия головки,
резкая болезненность.
31. Мастит.
Status
localis: Инфильтрат с
нечёткими границами пальпируется в области наружнего верхнего квадранта левой
молочной железы. Железа увеличена, пастозна. Кожа гиперемированая, блестящая, с
цианотическим оттенком. Подкожные вены над инфильтратом резко расширены. Сосок
левой молочной железы втянут.
10. Перинатальный
период и новорожденность.
Основными показателями
жизнедеятельности являются: сердцебиение, дыхание, мышечный тонус, активность
рефлекторных ответов и цвет кожных покровов, которые оценивают 0, 1, 2 балла.
Здоровый новорожденный имеет оценку 8-10 баллов.
Физиологически зрелый
новорожденный ребенок имеет повышенный мышечный тонус сгибательной мускулатуры.
«Хватательный» рефлекс
— это усиление и подкрепление уже упомянутого общего тонуса — не только мышц
ладони, предплечья, плеча, но и всей скелетной мускулатуры новорожденного. «Подошвенный рефлекс или рефлекс Бабинского»
— вызывается штриховым раздражением поверхности кожи внутреннего края подошвы и
проявляется разгибанием большого пальца и сгибанием остальных пальцев. Этот рефлекс
это еще одно подкрепление сгибательной мышечной гипертонии. «Симптомом Кернига» – этот рефлекс
выражается в трудном разгибании ноги согнутой в коленном суставе, когда она
одновременно согнута и в тазобедренном суставе. «Феномен ползания или рефлекс Бауэра»: в положении на
животе ребенок рефлекторно отталкивается ножками от приставленной к его
подошвам ладони.
ШКАЛА АПГАР
| Клинический признак | Оценка в баллах | ||
| 0 | 1 | 2 | |
| Сердцебиение | Отсутствует | Меньше 100 в 1мин. | Больше 100 в 1 мин. |
| Дыхание | Отсутствует | Брадипное, нерегулярное | Нормальное, крик громкий |
| Мышечный тонус | Отсутствует | Легкое сгибание рук и ног | Активные движения |
| Рефлекторная возбудимость | Отсутствует | Гримаса | Чихание, кашель |
| Цвет кожи | Общая бледность или цианоз | Розовое туловище, цианоз рук и ног | Розовый |
11. Травмы и несчастные
случаи.
Алгоритм описания ран.
1. Топография раны (в
надключичной области, в нижней трети левой голени с наружной стороны…).
2. Вид раны по
классификации (резаная, колотая, ушибленная, размозженная, укушенная,
огнестрельная; проникающая, скальпированная…).
3. Размер раны (1*1см
или 0,5см в диаметре…).
4. Края раны (ровные,
неровные; расходятся, не расходятся).
5. Дно раны (пжк,
мышцы, кость малоберцовая…).
6. Кровотечение
(активное, кровотечения нет, смешанное, венозное, артериальное, капиллярное).
7. Признаки повреждения
органов (эмфизема – повреждение лёгочной ткани, выделения кишечного содержимого
– повреждение кишечника, активное паренхиматозное кровотечение – повреждение
печени, селезёнки…).
32. Ушибленная рана
лица.
Status
localis: В области надбровной
дуги слева ушибленная рана 2*1 см, края раны не ровные, расходятся. Дно раны – подкожно-жировая
клетчатка, мышцы. Активного кровотечения нет.
33. Закрытый перелом
нижней челюсти слева.
Status
localis: Отёк, смещение отломков,
подвижность, деформация области угла нижней челюсти слева. Изменение прикуса,
нарушения речи и жевания, обильное слюнотечение.
34. Ссадина мягких
тканей шеи справа.
Status
localis: В латеральной области
шеи (Regio
cervicalis lateralis)
справа ссадина мягких тканей 2*2 см (поверхностного слоя кожи). Капиллярное
кровотечение.
35. Огнестрельное
ранение грудной клетки.
Status
localis: По срединно-ключичной
линии в 6 межреберье справа огнестрельное отверстие овальной формы 1*2 см, без
выходного отверстия (слепое). В окружности ранения поясок
обтирания (загрязнения) серого цвета (следы пороха, смазки, копоти). Края
ранения не ровные, расходятся. Активного наружного кровотечения нет. В ране
снаряда не видно.
36. Закрытые множественные
переломы ребер справа (6-8).
Status
localis: По передней
подмышечной линии справа отёк, боли, крепитация отломков при пальпации 6-8
рёбер. Над правым лёгким дыхание везикулярное.
37. Резаная рана
правого предплечья.
Status
localis: В области нижней
трети правого предплечья с внутренней стороны резаная рана 3*1 см. Края раны
ровные, расходятся. Дно раны – мышцы-сгибатели кисти. Активное смешанное
кровотечение. Нарушена функция сгибания 1-2 пальца правой кисти (повреждение
сухожилий).
38. Закрытый перелом
лучевой кости слева.
Status
localis: В области дистального
метаэпифиза левой лучевой кости (типичной области) резкая деформация, отёк
мягких тканей, боль при пальпации. Положительная нагрузка по оси лучевой кости
слева.
39. Первичный
травматический вывих плеча слева.
Status
localis: Вынужденное
неправильное положение левого плеча, деформация области левого плечевого
сустава, удлинение в области дельтовидной мышцы, западание. Смещенный суставной
конец кости пальпируется ниже плечевого сустава, в подмышечной впадине слева. Активных
движений нет, при пассивных движениях резкая боль, пружинящая фиксация.
40. Термический ожог
1-2 степени левого бедра (3%).
Status
localis: В средней трети
передней области левого бедра гиперемия кожных покровов, единичные (3) пузыри с
прозрачным содержимым. Площадь поражения по ладонному методу около 3 %.
Чувствительность кожи сохранена.
12. Констатация трупа.
Местоположение. Тело мужчины (женщины) находится на
полу (на кровати) в положении лежа на спине (животе) головой к окну, ногами к
двери, руки – вдоль туловища (Положение трупа может быть различным (на полу, на
земле, кровати и т.д.). Под позой трупа понимают нахождение его лежа (вверх или
вниз лицом, на боку), сидя или вертикально. В отдельных случаях поза трупа
бывает характерной для отдельного вида смерти (например — переохлаждение,
повешение). В случае криминала описывают предметы, находящиеся на трупе или под
ним: следует изучить и описать только те предметы, которые лежат на самом трупе
или соприкасаются с ним. В первую очередь имеются в виду предметы (орудия),
которыми наносились повреждения: камень, палка, молоток, петля и т.д. некоторые
предметы могут находиться в самом трупе (кляп во рту, нож в ране). Извлечение
их недопустимо. При описании необходимо точно указать наименование предмета,
его положение по отношению к трупу, наличие на нем каких-либо загрязнений. При
обнаружении под трупом или рядом с ним рвотных масс, луж крови и т.п. указывают
их локализацию по отношению к определенной части тела трупа, размеры, вид,
цвет. Состояние и положение одежды и обуви на трупе: ее целость, загрязнения,
наложения, помарки, состояние застежек и петель, наличие следов похожих на
кровь или же выделения. Особые приметы: рубцы, татуировки, родимые пятна,
физические недостатки и пр. — описывается их размер, цвет, локализация, для
татуировок — дополнительно дается описание. Характер ранних трупных изменений и
наличие поздних трупных изменений: (гниение, мумификация, жировоск, торфяное
дубление и пр.). Наличие насекомых и их личинок на теле и одежде (место
наибольшего скопления и их характер). Наличие повреждений на теле трупа, их
локализация, форма, особенности краев, характер наложений, включения, потеки,
похожие на кровь.).
Анамнез. Тело было обнаружено в таком
состоянии сыном (соседкой) /Ф. И. О./ в 00 час. 00 мин. Родственниками
(соседями) проводились реанимационные мероприятия (если проводились) в объеме:
/перечислить что проводилось и когда/. Со слов сына (соседки) страдал:
/перечень хронических заболеваний/. Что использовал для лечения. Указать дату и
время последнего обращения за медицинской помощью, если таковое было в течение
последних 7-10 дней.
Осмотр.
a. Кожа. Цвет.
Температура. Кожные покровы бледные (сероватого оттенка – мертвенно бледные,
цианотичные). Холодные (теплые) на ощупь. Наличие загрязнений на коже и одежде.
Кожные покровы вокруг рта загрязнены рвотными массами (кровью).
b. Трупные пятна.
Расположение. Фаза развития. Цвет. Трупные пятна в области крестца и лопаток в
стадии /гипостаза/ (полностью исчезают при надавливании или /диффузии/
(бледнеют, но полностью не исчезают при надавливании) или /имбибиции/ (при
надавливании не бледнеют).
c. Трупное окоченение.
Выраженность. Группы мышц. Трупное окоченение слабо выражено в мышцах лица. В
других группах мышц признаков трупного окоченения нет.
(Трупные
пятна. Для
решения по трупным пятнам вопросов давности наступления смерти, перемещения
трупа и других необходимо представлять процессы развития трупных пятен. Трупные
пятна в своем развитии проходят три стадии: гипостаз, диффузия и имбибиция. Для
определения стадии развития трупных пятен используют следующий прием:
надавливают на трупное пятно, если в месте давления трупное пятно полностью
исчезает или хотя бы бледнеет, то замеряют время, через которое первоначальный
цвет восстанавливается.
Гипостаз
— стадия,
на которой кровь опускается в нижележащие отделы тела, переполняя их сосудистое
русло. Начинается эта стадия сразу после остановки кровообращения, а первые
признаки окраски кожных покровов можно наблюдать уже через 30 минут, если
смерть была без кровопотери, а кровь в трупе жидкая. Отчетливо трупные пятна
проявляются через 2-4 часа после наступления смерти. Трупные пятна в стадии
гипостаза при надавливании полностью исчезают, вследствие того, что кровь
только переполняет сосуды и легко по ним перемещается. После прекращения надавливания
кровь вновь заполняет сосуды через некоторое время, и трупные пятна полностью
восстанавливаются. При изменении положения трупа в этой стадии развития трупных
пятен они полностью перемещаются на новые места, в соответствии с тем, какие
отделы тела стали нижележащими. Стадия гипостаза в среднем продолжается 12-14
часов. Следующая стадия формирования трупных пятен — стадия диффузии, еще ее
называют стадией стаза. Как правило, выраженные проявления, характерные для
этой стадии, отмечаются по прошествии 12 часов после наступления смерти. В
стадии диффузии при надавливании на трупные пятна они не исчезают полностью, а
лишь бледнеют, через некоторое время восстанавливают свой цвет. Полное развитие
этой стадии происходит в период от 12 до 24 часов.
Третья
стадия развития трупных пятен — стадия имбибиции. Этот процесс пропитывания
тканей кровью начинается уже к концу первых суток после наступления смерти и
полностью заканчивается после 24-36 часов с момента наступления смерти. При
надавливании на трупное пятно, находящееся в стадии имбибиции, оно не бледнеет.
Таким образом, если с момента смерти человека прошло более суток, то при
перемещении такого трупа трупные пятна не изменяют своего местоположения.
Необычный
цвет трупных пятен может свидетельствовать о причине смерти. Если человек умер
при явлениях значительной кровопотери, то трупные пятна будут выражены очень
слабо. При смерти от отравления угарным газом они яркие, красные из-за большого
количества карбоксигемоглобина, при действии цианидов — красно-вишневые, при
отравлении метгемоглобинобразующими ядами, такими как нитриты, трупные пятна
имеют серовато-коричневый цвет. На трупах, находящихся в воде или сыром месте,
эпидермис разрыхляется, через него проникает кислород и соединяется с
гемоглобином, этим обусловливается розоватокрасный оттенок трупных пятен по их
периферии.
Трупное
окоченение. Трупным окоченением принято называть состояние мышц
трупа при котором они уплотняются и фиксируют части трупа в определенном
положении. Окоченевшее мертвое тело как бы деревенеет. Процесс окоченения
развивается одновременно во всей скелетной и гладкомышечной мускулатуре. Но его
проявление наступает поэтапно, сначала в мелкой мускулатуре — на лице, шее,
кистях рук и стопах ног. Затем окоченение становится заметным и в крупных
мышцах и группах мышц. Выраженные признаки окоченения отмечаются спустя уже 2-4
часа после наступления смерти. Нарастание трупного окоченения происходит в
период до 10-12 часов от момента смерти. Еще около 12 часов окоченение держится
на одном уровне. Затем оно начинает исчезать.
Определение давности смерти по трупному окоченению:
не развилось- ДНС < 3 часов
жевательные мышцы
развилось — ДНС 3-6 часов
разрешилось — ДНС 26-30 часов
мышцы шеи и пальцев
развилось — ДНС не более 7 часов
разрешилось — ДНС 27-31 час
локтевые суставы
развилось — ДНС не более 9 часов
разрешилось — ДНС 29-33 часа
запястье
развилось — ДНС не более 8 часов
разрешилось — ДНС 28-32
плечевые и коленные суставы
развилось — ДНС не более 10 часов
разрешилось — ДНС 30-34 часа
мышцы бедра
развилось — ДНС не более 11 часов
разрешилось — ДНС 31-35 часов
брюшные мышцы
развилось — ДНС не более 12 часов
разрешилось — ДНС 32-35 часов).
Осмотр глаз. Зрачки расширены, на свет не реагируют. Корнеальный рефлекс
отсутствует. Симптом Белоглазова положительный. Пятна Лярше — подсыхание
роговицы, не выражены (ярко выражены).
(Признак
Белоглазова. В глазных
яблоках значительно падает внутриглазное давление, вследствие этого при боковом
сдавлении глазных яблок изменяется форма зрачка из круглой она становиться
овальной, трансформируясь в веретенообразную щель (симптом Белоглазова).
Пятна Лярше. При
обычных комнатных условиях подсыхание становится заметным через 2-3 часа на
роговицах и белочных оболочках глаз, если они открыты. Подсыхание роговиц выглядит
как их помутнение, такие изменения носят название «пятна Лярше».
Через 6-12 часов открытые участки глазных яблок становятся желтовато-серыми).
Время отзвона на
трупоперевозку и старшему врачу: 00 час. 00 мин. Это время может
быть больше на 7-15 минут от времени констатации смерти и не должно совпадать
со временем отзвона об освобождении бригады.
Территориальные данные:
№ поликлиники. Название УВД. В случае криминала, детской смерти
обязательно указать фамилию и звание прибывшего сотрудника милиции (старшего в
группе).
Усачёв Степан
Александрович – фельдшер выездной бригады скорой медицинской помощи города Уфы
с 2006 года. Родился в 1981 году, закончил Салаватский медицинский колледж по
специальности «Лечебное дело» в 2001 году, учился в Башкирском государственном
медицинском университете до 2006 года, перешёл в БашГосУниверситет, который в
2012 заканчивает по специальности биохимия-биотехнология. Автор нескольких
методических пособий и составитель руководств по скорой помощи и по биохимии
человека.
Адреса для предложений
и отзывов:
— страница «в контакте»:
Степан Усачев.
